- Ang mga ito ay mga sangkap na may masamang epekto sa bakterya. Ang kanilang pinagmulan ay maaaring biological o semi-sintetiko. Ang mga antibiotiko ay naka-save na maraming mga buhay, kaya ang kanilang pagkatuklas ay napakahalaga para sa lahat ng sangkatauhan.
Ang kasaysayan ng antibiotics
Maraming mga nakakahawang sakit tulad ng pneumonia, typhoid fever, at dysentery ang itinuturing na hindi magagamot. Gayundin, ang mga pasyente ay madalas na namatay pagkatapos ng operasyon ng kirurhiko, dahil ang mga sugat ay nahimok, nagsimulang gangrena at karagdagang impeksiyon ng dugo. Hanggang sa gayon, hanggang sa may mga antibiotics.
Natuklasan ang mga antibiotiko noong 1929 ni Propesor Alexander Fleming. Napansin niya na ang berdeng amag, o sa halip ay ang sangkap na ito ay gumagawa, ay may bactericidal at bacteriostatic effect. Ang amag ay gumagawa ng sangkap na tinatawag na Fleming Penicillin.
Ang penicillin ay may masamang epekto sa at sa ilang mga uri ng protozoa, ngunit hindi nakakaapekto sa mga puting selula ng dugo na lumalaban sa sakit.
At lamang sa 40s ng ikadalawampu siglo ay nagsimula ang mass produksyon ng penisilin. Sa parehong oras, natuklasan ang sulfamides. Ang siyentipiko Gauze sa 1942 natanggap gramicidin, Selman Vauxman ay ipinakilala sa streptomycin sa 1945.
Nang maglaon, natuklasan ang antibiotics tulad ng bacitracin, polymyxin, chloramphenicol, at tetracycline. Sa pagtatapos ng ikadalawampu siglo, ang lahat ng mga likas na antibiotics ay may sintetikong analogue.
Pag-uuri ng antibyotiko
Mayroong maraming antibiotics ngayon.
Una sa lahat, naiiba ang mga ito sa mekanismo ng pagkilos:
- Pagkilos ng bakterya - penicillin antibiotics, streptomycin, gentamicin, cephalexin, polymyxin
- Pagkilos ng bakterya - tetracycline, macrolide, erythromycin, chloramphenicol, lincomycin,
- Ang mga pathogenic microorganisms ay ganap na mamatay (ang mekanismo ng bactericidal), o ang kanilang paglago ay pinigilan (ang bacteriostatic na mekanismo), at ang katawan mismo ay nakikipaglaban sa sakit. Ang antibiotics na may pagkilos na bactericidal ay mas mabilis na tumutulong.
Pagkatapos, magkakaiba sila sa hanay ng kanilang mga pagkilos:
- Antibiotiko sa malawak na spectrum
- Mga antibiotiko na makitid-spectrum
Ang mga gamot na may malawak na spectrum ng pagkilos ay napaka epektibo sa maraming nakakahawa. Ang mga ito ay inireseta sa kaso kapag ang sakit ay hindi ganap na itinatag. Nakapahamak para sa halos lahat ng mga pathogens. Ngunit mayroon ding negatibong epekto sa isang malusog na microflora.
Ang makitid na spectrum antibiotics ay nakakaapekto sa ilang uri ng bakterya. Isaalang-alang ang mga ito nang mas detalyado:
- Antibacterial effect sa gram-positive pathogens o cocci (streptococci, staphylococci, enterococci, Listeria)
- Epekto sa Gram-negative bacteria (E. coli, Salmonella, Shigella, Legionella, Proteus)
- Ang antibiotics na nakakaapekto sa gram-positive bacteria ay ang penicillin, lincomycin, vancomycin, at iba pa. Para sa mga gamot na nakakaapekto sa gram-negative pathogens, kasama ang aminoglycoside, cephalosporin, polymyxin.
Bukod pa rito, may ilang mga mas targeted na antibiotics:
- Anti-tuberculosis drugs
- gamot
- Mga gamot na nakakaapekto sa pinakasimpleng
- Antineoplastic drugs
Ang mga antibacterial agent ay nag-iiba ayon sa mga henerasyon. Mayroon nang ika-6 na henerasyong gamot. Ang pinakabagong henerasyon ng antibiotics ay may malawak na pagkilos, ay ligtas para sa katawan, madaling gamitin, pinaka-epektibo.
Halimbawa, isaalang-alang natin ang mga paghahanda ng penisilin sa mga henerasyon:
- 1st generation - natural penicillins (penicillins and bicillins) - ito ang unang antibyotiko na hindi nawala ang bisa nito. Ito ay mura, abot-kayang. Tinatrato ng mga gamot ang isang makitid na spectrum ng pagkilos (ang mapanirang epekto sa gram-positive microbes).
- Generation 2 - semisynthetic penicillin-resistant penicillins (oxacillin, cloxacillin, fluucacillin) - ay mas epektibo kaysa natural na penicillin kaugnay sa lahat ng bakterya maliban sa staphylococci.
- 3rd generation - penicillins na may malawak na spectrum of action (ampicillin, amoxicillin). Simula mula sa ika-3 henerasyon, antibiotics negatibong nakakaapekto sa gram-positibong bakterya at gram-negatibong bakterya.
- 4 na henerasyon - carboxypenicillins (carbenicillin, ticarcillin) - maliban sa lahat ng uri ng bakterya, ang ika-4 na henerasyon ng antibiotics ay epektibo laban sa Pseudomonas aeruginosa. Ang kanilang hanay ng pagkilos ay mas malawak kaysa sa nakaraang henerasyon.
- Ang 5th generation - ureidopenicillins (azlocillin, mezlocillin) - ay mas epektibo laban sa GM-pathogens at Pseudomonas aeruginosa.
- 6th generation - pinagsamang penicillin - kasama ang beta-lactamase inhibitors. Ang mga inhibitor ay kinabibilangan ng clavulanic acid at sulbactam. Palakasin ang pagkilos, dagdagan ang kahusayan nito.

Siyempre, mas mataas ang henerasyon ng mga antibacterial na gamot, ang mas malawak na hanay ng mga aksyon na mayroon sila, ayon sa pagkakabanggit, at ang kanilang pagiging epektibo ay mas mataas.
Mga Paraan ng Application
Maaaring gawin ang antibiotic treatment sa maraming paraan:
- Orally
- Parenteral
- Rectally
Ang unang paraan ng pagkuha ng antibyotiko sa bibig o sa bibig. Ang mga tablet, capsule, syrup, suspensyon ay angkop para sa pamamaraang ito. Ang bawal na gamot na ito ay ang pinaka-popular, ngunit mayroon itong ilang mga kakulangan. Ang ilang mga uri ng mga antibiotics ay maaaring masira o hindi gaanong hinihigop (penicillin, aminoglycoside). Mayroon din itong nakakalason na epekto sa digestive tract.
Ang pangalawang paraan ng paggamit ng mga antibacterial na gamot ay parenterally o intravenously, intramuscularly, sa spinal cord. Ang epekto ay nakakamit nang mas mabilis kaysa sa oral route.
Ang ilang mga uri ng antibiotics ay maaaring ibibigay nang direkta o direkta sa rectum (therapeutic enema).
Sa lalo na malubhang mga uri ng sakit, ang parenteral na pamamaraan ay kadalasang ginagamit.
Iba't ibang grupo ng mga antibiotics ang may iba't ibang lokalisasyon sa ilang mga organo at sistema ng katawan ng tao. Ayon sa alituntuning ito, ang mga doktor ay madalas na pumili ng isa o isa pang antibacterial na gamot. Halimbawa, sa pneumonia, ang azithromycin ay natipon, at sa mga bato na may pyelonephritis.
Ang antibiotics, depende sa species, ay excreted sa isang binagong at hindi nabagong anyo mula sa katawan kasama ng ihi, kung minsan ay may apdo.
Batas para sa pagkuha ng mga antibacterial na gamot

Kapag kumukuha ng antibiotics, dapat mong sundin ang ilang mga alituntunin. Dahil ang mga bawal na gamot ay kadalasang nagdudulot ng mga reaksiyong alerdyi, dapat itong gawin nang may malaking pangangalaga. Kung alam ng pasyente nang maaga tungkol sa presensya ng mga alerdyi, dapat niyang agad na ipaalam sa dumadalo ang manggagamot.
Bilang karagdagan sa mga alerdyi, maaaring may iba pang mga side effect kapag kumukuha ng antibiotics. Kung naobserbahan ang mga ito sa nakaraan, dapat itong iulat sa doktor.
Sa mga kasong iyon kung saan kailangan ng isa pang gamot na may antibyotiko, dapat malaman ng doktor tungkol dito. Kadalasan may mga kaso ng hindi pagkakatugma ng mga gamot sa isa't isa, o binabawasan ng gamot ang epekto ng antibyotiko, bilang resulta na ang paggamot ay hindi epektibo.
Sa panahon ng pagbubuntis at pagpapasuso, maraming mga antibiotics ang ipinagbabawal. Ngunit mayroong mga gamot na maaaring makuha sa mga panahong ito. Ngunit dapat malaman ang doktor tungkol sa katotohanan at pagpapakain sa sanggol na may gatas ng dibdib.
Bago ang pagkuha, dapat mong basahin ang mga tagubilin. Ang dosis na inireseta ng manggagamot ay dapat na mahigpit na sundin, sa kabilang banda kung ang dosis ng gamot ay masyadong mataas, ang pagkalason ay maaaring mangyari, at kung ang dosis ay masyadong mababa, maaaring lumaganap ang paglaban ng bakterya sa antibyotiko.
Hindi mo maaaring matakpan ang kurso ng pagkuha ng gamot maagang ng panahon. Ang mga sintomas ng sakit ay maaaring bumalik muli, ngunit sa kasong ito, ang antibyotiko na ito ay hindi makakatulong. Kailangan mong baguhin ito sa iba. Ang pagbawi ay hindi maaaring mangyari sa loob ng mahabang panahon. Lalo na ang patakaran na ito ay nalalapat sa mga antibiotics na may aksyon na bacteriostatic.
Mahalaga na igalang hindi lamang ang dosis, kundi pati na rin ang oras ng pagkuha ng gamot. Kung ipinapahiwatig ng mga tagubilin na kailangan mong uminom ng gamot na may pagkain, pagkatapos ito ay kung paano ang gamot ay mas mahusay na hinihigop ng katawan.
Kasama ng antibiotics, ang mga prebiotics at probiotics ay madalas na inireseta ng mga doktor. Ginagawa ito upang maibalik ang normal na microflora sa bituka, na pumipinsala sa mga antibacterial na gamot. Ang mga probiotics at prebiotics ay tinatrato ang intestinal dysbiosis.
Mahalaga din na tandaan na sa mga unang palatandaan ng isang reaksiyong alerdyi, tulad ng itchy skin, urticaria, larynx at mukha edema, igsi ng paghinga, dapat kang agad kumunsulta sa isang doktor.

Kung ang antibyotiko ay hindi makakatulong sa loob ng 3-4 na araw, ito rin ay nagsisilbing isang dahilan upang lumipat sa mga doktor. Marahil ang gamot ay hindi angkop para sa paggamot ng sakit na ito.
Listahan ng mga antibiotics ng bagong henerasyon
Mayroong maraming antibiotics sa pagbebenta ngayon. Madali itong malito sa iba't ibang uri. Ang susunod na henerasyon ng mga gamot ay kinabibilangan ng mga sumusunod:
- Sumamed
- Amoxiclav
- Avelox
- Cefixime
- Rulid
- Ciprofloxacin
- Lincomycin
- Fuzidin
- Klacid
- Hemomycin
- Roxilor
- Cefpirim
- Moxifloxacin
- Meropenem
Ang mga antibiotiko ay nabibilang sa iba't ibang pamilya o grupo ng mga antibacterial na gamot. Ang mga grupong ito ay:
- Macrolides - Sumamed, Hemomitsin, Rulid
- Amoxicillin group - Amoxiclav
- Cephalosporins - Cefpirome
- Fluoroquinol group - Moxifloxacin
- Carbapenems - Meropenem
Ang lahat ng mga bagong antibiotics ay malawak na spectrum na gamot. Sila ay nagtataglay ng mataas na kahusayan at isang minimum na epekto.

Ang average na panahon ng paggamot ay 5-10 araw, ngunit sa malubhang kaso maaari itong maabot sa isang buwan.
Mga side effect
Kapag ang pagkuha ng mga antibacterial na gamot ay maaaring sundin ang mga side effect. Kung binibigkas ito, kinakailangan na agad na itigil ang pagkuha ng gamot at kumunsulta sa iyong doktor.
Ang pinaka-karaniwang epekto ng mga antibiotics ay ang:
- Pagduduwal
- Pagsusuka
- Sakit ng tiyan
- Pagkahilo
- Sakit ng ulo
- Urticaria o pantal sa katawan
- Pruritus
- Mga nakakalason na epekto sa atay ng ilang grupo ng mga antibiotics
- Mga nakakalason na epekto sa digestive tract
- Endotoxin shock
- Bituka dysbiosis kung saan mayroong pagtatae o paninigas ng dumi
- Nabawasan ang kaligtasan sa sakit at pagpapahina ng katawan (malutong na kuko, buhok)
Dahil ang mga antibiotics ay may malaking bilang ng mga posibleng epekto, dapat silang madala nang mahusay. Hindi katanggap-tanggap ang paggamot sa sarili, maaari itong humantong sa malubhang kahihinatnan.

Lalo na ang mga pag-iingat ay dapat gawin kapag nagpapagamot sa mga bata at matatanda na may mga antibiotics. Kung ang mga allergies ay naroroon, ang mga antihistamine ay dapat na dadalhin sa mga antibacterial na gamot.
Paggamot sa anumang antibiotics, kahit na ang bagong henerasyon ay palaging isang malubhang epekto sa kalusugan. Siyempre, mula sa pangunahing nakakahawang sakit mapawi sila, ngunit ang pangkalahatang kaligtasan sa sakit ay makabuluhang nabawasan rin. Matapos ang lahat, hindi lamang pathogenic microorganisms, ngunit din normal microflora mamatay.
Ang pagpapanumbalik ng mga pwersang proteksiyon ay aabutin ng ilang oras. Kung binibigkas mga epektolalo na nauugnay sa digestive tract, kakailanganin mo ng isang matipid na diyeta.
Ang pagtanggap ng mga prebiotics at probiotics ay sapilitan (Linex, Bifidumbacterin, Acipol, Bifiform at iba pa). Ang simula ng pagtanggap ay dapat na sabay-sabay sa pagsisimula ng pagkuha ng antibacterial na gamot. Ngunit pagkatapos ng isang kurso ng mga antibiotics, probiotics at prebiotics ay dapat na kinuha tungkol sa isa pang dalawang linggo upang kolonisahan ang bituka sa kapaki-pakinabang bakterya.
Kung ang mga antibiotiko ay may nakakalason na epekto sa atay, ipinapayong gamitin ang hepatoprotectors. Ang mga gamot na ito ay ibabalik ang mga nasira na selula sa atay at maprotektahan ang malusog na mga gamot
Habang lumalala ang kaligtasan, ang katawan ay madaling kapitan ng sakit lalo na nang malakas. Samakatuwid ito ay nagkakahalaga ng pag-aalaga hindi sa supercool. Kumuha ng immunomodulators, ngunit mas mabuti kung pinagmulan ng gulay (, Echinacea purpurea).
Kung ang sakit ay isang viral etiology, pagkatapos ay ang mga antibiotics ay walang kapangyarihan dito, kahit na may malawak na spectrum ng aktibidad at ang pinakabagong henerasyon. Maaari lamang silang maglingkod bilang pag-iwas sa pag-akyat ng impeksyon sa bacterial sa isang viral. Para sa paggamot ng mga virus na gumamit ng mga antiviral na gamot.
Habang nanonood ng video matututunan mo ang tungkol sa antibiotics.
Mahalaga na humantong sa isang malusog na pamumuhay upang makakuha ng sakit mas madalas at sa resort sa paggamot na may antibiotics mas madalas. Ang pangunahing bagay ay hindi upang lampasan ito sa paggamit ng mga antibacterial na gamot upang maiwasan ang paglitaw ng paglaban sa bacterial sa kanila. Kung hindi, hindi posible na pagalingin ang anuman.
Ang mga antibiotics ay tumutulong upang pagalingin ang maraming mga pathologies, kahit na ang pinaka-kumplikadong, na maaaring nakamamatay bago. Ngunit kapag gumagamit ng antibyotiko therapy, ang posibilidad ng mga epekto ay dapat na isinasaalang-alang.
Paano magkakaroon ng pagkilos?
Ang mga side effects ng mga antibiotics ay maaaring magpakita ng kanilang mga sarili sa iba't ibang paraan: mula sa ordinaryong pagduduwal sa pathological nakamamatay na mga kondisyon. At, bilang isang panuntunan, ang hindi tamang reseta ng mga droga o di-disiplinadong paggamit ng naturang mga gamot ng pasyente ay humahantong sa naturang mga manifestation.
Alerhiya reaksyon sa antibiotics
Mga epekto, nagpapakita ng mga sintomas ng allergic formation kapag gumagamit ng antibiotics - hypersensitivity (sensitization) ng katawan sa mga naturang gamot.
 Ang pinaka-karaniwang reaksiyong allergic ay penicillins. Ang kababalaghang ito ay sinusunod dahil sa mataas na kapasidad para sa sensitization ng mga pondo, pati na rin ang paggamit ng masa. Ang paggamit ng iba pang mga uri ng antibyotiko na gamot ay nagiging sanhi ng pagpapakita ng mga alerdyi hindi madalas.
Ang pinaka-karaniwang reaksiyong allergic ay penicillins. Ang kababalaghang ito ay sinusunod dahil sa mataas na kapasidad para sa sensitization ng mga pondo, pati na rin ang paggamit ng masa. Ang paggamit ng iba pang mga uri ng antibyotiko na gamot ay nagiging sanhi ng pagpapakita ng mga alerdyi hindi madalas.
Maaaring mapansin na ang mas mataas na sensitivity ng organismo ay sinusunod kapag kumukuha ng isang grupo ng mga gamot na may kaugnayan sa mga sangkap ng kemikal (penicillin, tetracycline, atbp.). Ang mga epekto, na nagpapakita ng mga sintomas ng allergy, ay maaaring sundin hindi lamang sa isang taong may sakit, kundi pati na rin sa mga propesyonal na may kaugnayan sa antibiotics. Kabilang dito ang mga doktor, nars, parmasyutiko at empleyado ng isang pharmaceutical company.
Kung ang isang tao ay gumagana sa isang katulad na negosyo o sa isang medikal na institusyon, kinakailangan upang maiwasan ang pagpasok ng mga gamot sa hindi protektadong balat.
Kung ang antibyotiko ay nagdulot ng alerdyi, dapat kang kumonsulta sa iyong doktor tungkol sa kapalit ng gamot. Hiwalay na paghinto ng paggamot ay hindi kanais-nais.
 Kung may banayad na allergic reaksyon (pangangati, pantal, o urticaria), inireseta ng doktor ang antihistamines at mga suplemento ng kaltsyum. Kung mayroong katamtamang kalubhaan ng mga allergic manifestations (ang pagkakaroon ng edema, suwero pagkakasakit), pagkatapos glucocorticoids ay dapat na kinuha.
Kung may banayad na allergic reaksyon (pangangati, pantal, o urticaria), inireseta ng doktor ang antihistamines at mga suplemento ng kaltsyum. Kung mayroong katamtamang kalubhaan ng mga allergic manifestations (ang pagkakaroon ng edema, suwero pagkakasakit), pagkatapos glucocorticoids ay dapat na kinuha.
Kapag ang anaphylactic shock ay naroroon, ang pangangasiwa ng parenteral ng adrenaline ay inireseta. Pagkatapos nito, ang intravenous administration ng glucocorticoids (hydrocortisone, prednisolone), antihistamines, ang mga gamot na may kaltsyum nilalaman ay ginawa. Gumamit din ng oxygen na paglanghap at pag-init ng katawan ng tao. Kung kinakailangan ng sitwasyon, magsagawa ng artipisyal na paghinga.
Mga karamdaman sa gastrointestinal tract
Ang gastrointestinal tract ay isang kagawaran ng katawan na lubos na mahina laban sa paggamit ng mga antibyotiko na gamot. Ang kagawaran na ito ay ang sentro ng pagpasa ng buong komposisyon ng gamot, habang ang pangangati at paglabag sa likas na microflora ay nangyayari.
Ang atay ang pangunahing organo ng katawan ng tao, ang pinakamahalagang bahagi sa pagbabago ng mga gamot na kinuha ng tao. Iyon ang dahilan kung bakit gayon mahalagang protektahan ang iyong atay mula sa mga masamang epekto pagkatapos o sa panahon ng di-kilalang pangangasiwa ng antibiotics na may ...
 Maaaring mapansin ang pagduduwal, pagsusuka, paglitaw ng pagtatae at paninigas ng dumi - mga reaksiyong nangyayari kapag ang katawan ay hindi tumutugma sa isang antibyotiko. Ang pinaka-malubhang reaksyon ay sinusunod kapag gumagamit ng mga gamot sa isang walang laman na tiyan: isang direktang hit sa tiyan at bituka lugar provokes kanilang malakas na pangangati.
Maaaring mapansin ang pagduduwal, pagsusuka, paglitaw ng pagtatae at paninigas ng dumi - mga reaksiyong nangyayari kapag ang katawan ay hindi tumutugma sa isang antibyotiko. Ang pinaka-malubhang reaksyon ay sinusunod kapag gumagamit ng mga gamot sa isang walang laman na tiyan: isang direktang hit sa tiyan at bituka lugar provokes kanilang malakas na pangangati.
Sa mga posibleng posibilidad, pinapalitan ng doktor ang mga gamot na antibiyotiko sa tablet form na may intravenous na paraan ng pangangasiwa. Kadalasan, ang mga antibiotics ay maaaring sirain ang nakapagpapalusog microflora, pagkatapos na diagnosed dysbacteriosis, na nangangailangan ng pang-matagalang paggamot. Ang sakit na ito ay nagdudulot ng labis na kakulangan sa ginhawa: pamumamak, hindi matatag na upuan, koliko.
Ang mga malakas na antibiotics sa form ng pill ay nagdudulot ng malubhang dysbiosis. Sa kasong ito, mayroong dumudugo ng mga gilagid, pagkasira ng mga capillary sa ilalim ng balat.
Ang sanhi ng malubhang sakit ay kakulangan ng bitamina K, na sinira ng antibiotics sa bituka na kapaligiran.
Upang alisin ang dysbacteriosis, kung imposibleng kanselahin ang paggamot sa mga antibyotiko gamot, ang doktor ay nagrereseta ng iba pang mga gamot na maaaring ibalik ang mga kapaki-pakinabang na bakterya sa mga bituka (probiotics, prebiotics).
Pagbubuod ng thrush
Maaaring ipahayag ang mga side effect sa pagpapakita ng thrush. Ang trus ay karaniwang tinutukoy bilang thrush, kung saan may mga tiyak na paglabas ng vaginal na katulad ng isang curd.
Kung kinakailangan ang antibyotiko na paggamot, kung ang pagpapaunlad ng thrush ay sinusunod sa kahanay, hindi lamang ginagamit ang pagbabawas ng microflora na paghahanda, ngunit inirerekomenda din ang gamot na antifungal upang sugpuin ang mga pathogenic flora.
Ang mga doktor ay naglalagay ng mga pangkasalukuyan na mga ahente (ointments, suppositories).
Impluwensiya sa mga panloob na organo
Ang mga epekto ay maaaring ipahayag sa isang negatibong epekto sa mga panloob na organo. Ang pagkilos ng antibyotiko mismo ay nakakalason. Ang akumulasyon nito sa katawan ay nangyayari sa pamamagitan ng mga organo tulad ng atay, bato, pali, habang nagdudulot ng pagkalason ng parehong pathogen at mga selula ng istraktura ng mga organ na ito.
Ang mga hemotoxic effect ay sinusunod sa atay, lalo na sa kaso kung kailan nagkaroon ng mga dating problema sa paggana nito. Ang parehong epekto ay sa mga bato. Maaaring mangyari ang nephrotoxic effect, na siyang dahilan ng pagkawala ng buong organismo.
Sa mga umiiral na pathologies ng bato at hepatiko, bago magsagawa ng paggamot sa mga gamot na antibiotiko, dapat tasahin ng doktor ang panganib ng naturang paggamot sa pamamagitan ng patuloy na pagsubaybay sa kurso ng therapy.
 Hemotoxicity at nephrotoxicity ay sinamahan ng sakit sa lugar ng bato, irregular o nadagdagang pagtatago ng urinary fluid.
Hemotoxicity at nephrotoxicity ay sinamahan ng sakit sa lugar ng bato, irregular o nadagdagang pagtatago ng urinary fluid.
Repasuhin ang aming mambabasa - Maria Ostapova
Kamakailan lamang, nabasa ko ang isang artikulo na nagsabi na kailangan mong simulan ang pagpapagamot sa anumang sakit na may linisin ang atay. At pinag-usapan ang tool na "Leviron Duo" upang protektahan at linisin ang atay. Sa pamamagitan ng gamot na ito, hindi mo maprotektahan ang iyong atay sa mga negatibong epekto ng pagkuha ng antibiotics, ngunit ibalik din ito.
Hindi ako ginagamit upang magtiwala sa anumang impormasyon, ngunit nagpasiya akong suriin at iniutos ang packaging. Sinimulan kong tanggapin at napansin na lumitaw ang lakas, naging mas masigla ako, nawala ang kapaitan sa aking bibig, ang aking kakulangan sa tiyan ay umalis, pinabuti ang aking kutis. Subukan at ikaw, at kung interesado ang sinuman, pagkatapos ay ang link sa artikulo sa ibaba.
Ang urinalysis ay tumutukoy sa antas ng mataas na creatinine. Kapag ang pinsala ng atay ay nangyayari sa lugar na ito, pangkalahatang karamdaman, ang pag-yellowing ng sclera at balat, maitim na ihi.
Ang hindi pangkaraniwang epekto ay ang hitsura ng neurotoxicosis. Kasabay nito, ang pagpapaunlad ng kabingihan, pagkabulag, at pagkawasak ng vestibular apparatus ay nabanggit. Sa katamtamang antas ng neurotoxicosis, ang pagkahilo at pagkalungkot lamang sa ulo ay maaaring mangyari. Ang isang malakas na side effect ay nakakaapekto sa pandinig at visual na kagamitan, facial nerves. Ang gayong pagkatalo ay maaaring hindi mababawi.
Iba pang mga uri ng mga side effect sa katawan ng tao
Maaaring mayroong hematological disorder, na kung saan ay itinuturing sa gamot ang pinaka malubhang masamang reaksyon sa paggamit ng antibyotiko gamot. Ang isang hematological disorder ay ang pag-unlad ng isang hemolytic uri ng anemya, kung saan ang pagkawasak ng mga selula ng dugo ay nangyayari kapag ang molekular na substansiya ng mga gamot ay idineposito. Ang pagkuha ng gamot na tulad ng Levomitsetin ay maaaring humantong sa matinding pinsala.
Ang hindi pangkaraniwang reaksyon sa paggamit ng mga antibiotics ay isang lokal na reaksyon, na direktang nakasalalay sa paraan na ginagamit upang mag-iniksyon sa gamot.
Ang isang pulutong ng mga antibiotics sa kaso ng pangangasiwa ay nagiging sanhi ng pangangati ng mga tisyu, sa gayon ay pukawin ang isang lokal na nagpapasiklab reaksyon, abscesses, allergic manifestation.
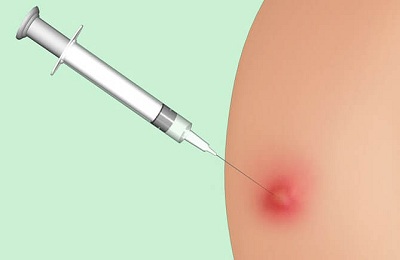 Kung ang intramuscular administration ng bawal na gamot ay sinusunod, ang isang masakit na pagpasok o pag-compress ay maaaring mangyari sa lugar ng iniksyon.
Kung ang intramuscular administration ng bawal na gamot ay sinusunod, ang isang masakit na pagpasok o pag-compress ay maaaring mangyari sa lugar ng iniksyon.
Sa kaso kung ang sterility ay hindi sinusunod kapag pinangangasiwaan ng mga intramuscularly na gamot, ang pagbuo ng suppuration (abscess). Kung sinusunod ang intravenous na gamot, ang isang nagpapaalab na proseso sa mga venous wall ay maaaring mabuo: ang pagpapaunlad ng phlebitis, na sinamahan ng matinding sakit na sugat sa mga veins.
Kapag gumagamit ng mga lokal na remedyo tulad ng mga ointment, gel, at aerosol, maaaring bumuo ng dermatitis o conjunctivitis.
Sa anumang kaso, bago gamitin ang antibyotiko bilang isang paggamot, dapat kang kumunsulta sa iyong doktor. Ang pinakasimpleng panuntunan ng pag-iwas sa mga side effect ay mahigpit na pagsunod sa mga rekomendasyon ng espesyalista sa pagdalo.
Ang iyong katawan ay may kaugaliang maging malusog, tulungan siya sa ito!
Ka ba at ang iyong pamilya ay madalas na may sakit at ginagamot ng antibiotics? Sinubukan ng maraming iba't ibang mga gamot, gumastos ng maraming pera, pagsisikap at oras, at ang resulta ay zero? Malamang, tinatrato mo ang epekto, hindi ang dahilan.
Ang mahina at binababa na kaligtasan sa sakit ay nagpapahina sa ating katawan. Hindi ito maaaring labanan hindi lamang ang mga impeksiyon, kundi pati na rin ang mga pathological na proseso na nagdudulot ng mga tumor at kanser! Kung alam mo muna:
- madalas na respiratory catarrhal at viral diseases;
- SARS na may mahaba at matinding kurso;
- patuloy na pustular skin lesions;
- isang pagtaas lymph nodes;
- fungal infection sa mga kuko, balat at mucous membranes (onychomycosis, candidiasis);
- impeksiyon sa tuberculosis sa anumang anyo at manifestations;
- lumalaban sa paggamot at patuloy na paulit-ulit na sakit ng respiratory tract, mga ilong sinus, sistema ng ihi;
- nakapagpapagaling na sugat;
- pangkalahatang kahinaan, malubhang pagkapagod.
Madalian kaming kailangang kumilos! Iyon ang dahilan kung bakit napagpasyahan naming mag-publish ng eksklusibong pakikipanayam sa Alexander Myasnikovkung saan siya namamahagi paraan ng peni pagpapahusay ng kaligtasan sa sakit.
Pag-uuri ng antibyotiko.
Antibiotics.
Kasama sa mga kemikal na kemoterapiya antibiotics. Antibiotics - ang mga ito ay mga sangkap natural na pinagmulanmay aktibidad na antimikrobyo. Ang mga antibiotics ay mga produkto ng metabolismo ng anumang nabubuhay na organismo (mikrobyo, halaman, hayop). Sila ay pumipili nang pumipigil sa paglago ng bakterya ( bacteriostatic action) o patayin sila ( pagkilos ng bactericidal).
Ang pagtuklas ng mga antibiotics ay nag-ambag sa pag-obserba ng mga kalaban sa mundo ng mga mikrobyo. Lalo na kilala ang mga gawa ni Pasteur, Mechnikov. Noong 1928, natuklasan ni Tokin ang phytoncides, antimicrobial substance na nabuo ng mga halaman.
Ang pag-aaral ng mga antibiotics ay nagsimula noong 1929, nang ang natuklasang Ingles na siyentipikong si A. Fleming na penisilin. Ang sangkap na ito ay nakahiwalay sa berdeng amag (Penicillium notatum fungus na amag), samakatuwid ito ay pinangalanan penisilin . Noong 1940, kinilala ng mga Amerikanong siyentipiko na si Florey at Chein ang dalisay na penicillin. Noong 1941, nasubok ang penicillin sa ika-1 pasyente. Upang makakuha ng malaking halaga ng penisilin, si Flory at Heatley ay nagpanukala ng isang paraan ng malalim na paglilinang ng halamang-singaw na may pagdaragdag ng mais na katas, na lubhang pinabilis na paglago. Noong 1945, naging manlalarong Nobel si Fleming, Florey, at Chein.
Sa Russia, ang unang domestic penicillin ay tumanggap ng Z.V. Si Ermolyeva mula sa amag P. sustria. Nasubok siya sa nasugatan noong Ikalawang Digmaang Pandaigdig at iniligtas ang buhay ng daan-daang libong nasugatan. Ang penisilin lalo na tumulong sa paggamot ng gas gangrene, na may mga pinsala sa ulo, pagkatapos ng operasyon.
Ang mga pag-unlad sa paggamit ng penisilin ay nag-udyok sa paghahanap ng mga bagong antibiotics. Noong 1943, inihiwalay ng Amerikanong siyentipiko na si Vaksman ang antibyotiko streptomycin mula sa Actinomyces globisporus. Ito ay ginagamit upang gamutin ang tuberculosis, tuberculous meningitis, dati nang itinuturing na isang sakit na wala nang lunas.
Sa kasalukuyan, mahigit sa 10,000 iba't ibang antibiotics ang natanggap. Mayroong ilang mga klasipikasyon ng antibiotics. Ang pangunahing pag-uuri ay itinuturing na istraktura ng kemikal.
Sa pamamagitan ng chemical structure Ang antibiotics ay nahahati sa 8 grupo:
1a) b- lactamides - Penicillin, cephalosporins, atbp;
2) macrolides - erythromycin, oleandomycin;
3) aminoglycosides - Streptomycin, kanamycin, gentamicin;
4) tetracyclines - Oxytetracycline, doxycycline;
5) polypeptides - polymyxins, bacitrins;
6) polyenes - Nystatin, Amphotericin B;
7) anzimycins- rifampicin;
8) karagdagang klase - chloramphenicol, lincomycin, griseofulvin.
Sa pamamagitan ng pinagmulan antibiotics hatiin ang 5 mga klase:
1) mula sa mga kabute - penisilin;
2) mula sa bakterya - subtilin, gramicidin;
3) ng actinomycetes - Streptomycin;
4) mula sa tisyu ng hayop - lysozyme, interferon;
5) mula sa mga halaman - Chlorophilipt mula sa uri ng halaman, allylchep - mula sa mga sibuyas, allylsat - mula sa bawang, mula sa mga lichens - usnic acid.
Maaaring maging antibiotics natanggap at sa pamamagitan ng kemikal na pagbubuo.
Ayon sa spectrum ng aksyon
1) malawak na antibacterial (tetracyclines, chloramphenicol) at makitid (polymyxin, benzylpenicillin) spectrum of action;
2) malawak na antifungal (amphotericin B) at makitid (nystatin) spectrum of action;
3) antiprotozoal- laban sa pinakasimpleng (fumagillin - isang makitid spectrum antibiotic - laban sa amoebas);
4) anticancer - Mga gamot na may cytotoxic effect (rubomycin).
Antibiotics sa malawak na spectrum -makakaapekto sa lahat ng uri ng bakterya, fungi o protozoa.
Mga antibiotiko na makitid-spectrum - nakakaapekto sa isang maliit na grupo ng mga bakterya o iba pang mga mikroorganismo.
Ayon sa mekanismo ng pagkilos Ang antibiotics ay nahahati sa 4 na grupo:
1) pagbawalan ang synthesis ng protina ng cell wall (b-lactams - penicillins, cephalosporins);
2) makagambala sa cell membrane synthesis (polyenes - nystatin; polymyxins)
3) pagbawalan ang synthesis ng protina (tetracyclines, chloramphenicol, aminoglycosides - - - streptomycin, monomitsin, neomycin, kanamycin, gentamicin);
4) pagbawalan ang nucleic acid synthesis (Anti-tumor antibiotics: actinomycin inhibits RNA synthesis, rubomycin - DNA synthesis).
Magkaroon ng bactericidal effect streptomycin, penicillins, neomycin, kanamycin, polymyxin, cephalosporins.
Magkaroon ng bacteriostatic effect tetracyclines, macrolides, chloramphenicol. Ang mga baktirostatik na gamot ay dapat gamitin sa loob ng mahabang panahon. Maaari silang magamit pagkatapos ng bakterya paghahanda para sa aftercare.
Mayroong 3 mga paraan upang makuha antibiotics:
1. Biological synthesis.Para sa paggawa ng antibiotics, ang mga mataas na produktibong strain ng fungi, actinomycetes, at bakterya ay ginagamit. Ang mga strain ng producer ay lumago sa isang pinakamainam na likido na nutrient medium. Kapag lumaki, ang mga antibiotics ay itinatala ng mga microbial cell sa kapaligiran. Ang mga ito ay nakuha mula sa medium sa pamamagitan ng iba't ibang mga paraan ng kemikal (bunutan, mga proseso ng ion-exchange). Ang mga antibiotics ay purified, puro, nasubok para sa kaligtasan at aktibidad. Kaya kumuha, halimbawa, penisilin.
2. Kemikal na pagbubuo.Sa pamamagitan ng chemical synthesis, ang mga antibiotics ay nakuha kung saan ang kanilang kemikal na istraktura ay kilala. Kaya kumuha, halimbawa, chloramphenicol.
3. Pinagsamang paraan -ito ay isang kumbinasyon ng biological at chemical synthesis. Una, isang antibyotiko ay nakuha biologically, at pagkatapos ay chemically nagbabago ang istraktura ng antibiotic Molekyul upang lumikha ng nais na mga katangian. Ang mga antibiotiko na nakuha sa ganitong paraan ay tinatawag semi-sintetiko. Kabilang dito ang mga derivatives ng penicillin - oxacillin, methicillin, ampocillin. Ang mga mikrobyo na lumalaban sa natural na antibiotics ay sensitibo sa kanila.
Maraming mga antibiotics ang may epekto sa katawan ng tao. Mayroong ilang mga uri ng mga side effect sa katawan:
1) nakakalason epekto; 2) dysbacteriosis; 3) isang negatibong epekto sa immune system; 4) aggravation reaksyon; 5) negatibong epekto sa fetus (teratogenic effect).
1. Nakakainis na epektosa iba't ibang organo at tisyu ay depende sa gamot mismo, mga katangian nito, dosis, ruta ng pangangasiwa. Ang mga antibiotic ay sanhi ng:
a) pinsala ng atay (tetracyclines);
b) pinsala sa bato (aminoglycosides, tetracyclines, cephalosporins);
c) pinsala sa pandinig nerve (aminoglycosides);
d) pang-aapi ng pagbuo ng dugo (chloramphenicol);
e) pinsala ng CNS (matagal na paggamit ng penicillin);
e) paglabag sa gastrointestinal tract (tetracyclines, anti-tumor antibiotics).
Para sa babala Ang nakakalason na aksyon ay dapat na inireseta sa maysakit na tao na pinaka hindi nakakapinsala sa kanyang estado ng antibiotics. Halimbawa, kung ang isang tao ay may sakit sa bato, hindi maaaring magamit ang mga gamot na may nephrotoxic effect. Kinakailangang gumamit ng kombinasyon ng antibiotics sa iba pang mga gamot. Bawasan nito ang dosis ng antibyotiko, at, dahil dito, ang toxicity nito.
2. Dysbacteriosis na may pangmatagalang paggamot na may malawak na spectrum antibiotics. Hindi lamang ang mga pathogenic microbes mamatay, kundi pati na rin ang mga kinatawan ng normal microflora. Ang lugar para sa mga antibiotic-resistant microbes, na maaaring maging sanhi ng iba't ibang sakit, ay napalaya. Ang dysbacteriosis ay maaaring hindi lamang magpalala ng isang umiiral na sakit, ngunit ginagawang mas madaling kapitan ng katawan ang iba pang mga sakit.
Para sa babala Ang dysbacteriosis ay kailangang gumamit ng isang makitid na spectrum antibiotics, upang pagsamahin antibiotics na may antipungal na gamot upang patayin ang mga mushroom at may eubiotics upang maibalik ang normal na microflora.
3. Negatibong epekto sa immune system:
a) pag-unlad ng mga reaksiyong alerhiya (10% ng mga kaso); ang pinakamatibay na allergens ay penicillins, cephalosporins; allergic reaksyon sa antibiotics pantal, pangangati, minsan kahit anaphylactic shock; para sa babala Ang mga reaksiyong alerdyi ay kailangang malaman ang indibidwal na sensitivity ng mga tao para sa babala anaphylactic shock - mga pagsubok sa allergy sa balat;
b) immunosuppression (Immunosuppression): chloramphenicol inhibits ang pagbuo ng antibodies, cyclosporin A - ang function ng T-lymphocytes; para sa pag-iwas - isang mahigpit na diskarte sa appointment ng antibiotics;
c) paglabag sa pagbubuo ng ganap na kaligtasan sa sakit pagkatapos ng paglipat ng isang nakakahawang sakit; ito ay dahil sa hindi sapat na antigenic epekto ng mga microbes, na mamatay mula sa antibiotics bago sila magkaroon ng panahon upang maisagawa ang antigenic function; Bilang isang resulta, ang mga paulit-ulit na impeksiyon (reinfection) at mga pag-uulit ay nangyari; para sa babala kailangan mo upang pagsamahin antibiotics may bakuna (Ang mga antibiotics ay sanhi ng pagkamatay ng mga pathogens, at ang bakuna ay bumubuo ng kaligtasan sa sakit);
4. Re pagkilos ng paglala -pag-unlad ng pagkalasing bilang resulta ng paghihiwalay ng mga endotoxins mula sa mga microbial cell sa panahon ng kanilang mass pagkamatay (cell pagkawasak) sa ilalim ng pagkilos ng antibiotics.
5. Ang negatibong epekto ng antibiotics sa pagpapaunlad ng sanggol.Ito ay nangyayari bilang resulta ng pinsala sa katawan ng ina, tamud, inunan at metabolic disorder ng fetus mismo. Halimbawa, ang tetracycline ay may direktang nakakalason na epekto sa sanggol. May mga kaso ng paglitaw ng mga pambihirang bata. Noong 1961, dahil sa paggamit ng thalidomide ng bawal na gamot, ang mga lumpo na bata ay ipinanganak na walang mga armas o binti, at ang mga kaso ng pagkamatay ng sanggol ay naobserbahan.
Upang hindi makapinsala sa katawan ng tao, dapat magkaroon ng antibiotics tiyak na tropismo . Trope - pamamahala, i.e. ang kanilang pagkilos ay dapat na nakatuon sa pagpigil (pagkasira) ng mga pathogenic microbes. Dapat din ang antibiotics organotropiko - Antibiotic ari-arian upang piliing kumilos sa ilang mga bahagi ng katawan. Halimbawa, ang enteroseptol ay ginagamit upang gamutin ang mga impeksyon sa bituka, dahil ito ay halos hindi hinihigop mula sa gastrointestinal tract.
Sa ilalim ng impluwensya ng mga antibiotics, ang mga mikroorganismo ay maaaring magbago. Maaaring mabuo mga sira na form microbes - L-form. Hindi lamang ang morphological properties ay maaaring magbago, kundi pati na rin ang biochemical, virulence, atbp. Ginagawa nitong mahirap i-diagnose ang mga sakit.
Ang katawan ng tao ay isang kamangha-manghang bagay. Ito ay isang mahusay na coordinated na mekanismo kung saan ang bawat detalye ay nagtutupad sa papel nito sa tuluy-tuloy na gawain ng naturang "mga Swiss na relo", at kapag nabigo ang isang bagay, hinahayaan tayo ng katawan na malaman ito sa lahat ng posibleng paraan.
Mga sintomas tulad ng sakit ng ulo, pagkahilo, pagkahilo - mga palatandaan ng mga pagkabigo. Ngunit kung minsan ay nakikipaglaban sa isang problema, maaari kang maging sanhi ng iba pang, mas malubhang, ngunit nagdudulot pa rin ng kakulangan sa ginhawa. Ang antibiotics ay mga gamot na may mahabang listahan ng mga side effect. Kaya kung ano ang gagawin kapag ang isang sakit ng ulo mula sa antibiotics?
Pangkalahatang impormasyon tungkol sa antibiotics o "ano ito?"
Antibiotics ay mga sangkap na walang anuman kundi ang resulta ng mahahalagang aktibidad ng bakterya (likas na antibiotics), o nabuo ng sintetikong paraan.
 Ang pagkilos ng antibiotics ay naglalayong suppressing ang pagkalat at paglago ng protozoa at prokaryotic cells. Sa madaling salita, ang gamot na ito ay hindi nagpapahintulot sa ilang mga mapaminsalang microorganisms na lumago o puksain ang mga ito.
Ang pagkilos ng antibiotics ay naglalayong suppressing ang pagkalat at paglago ng protozoa at prokaryotic cells. Sa madaling salita, ang gamot na ito ay hindi nagpapahintulot sa ilang mga mapaminsalang microorganisms na lumago o puksain ang mga ito.
Ang antibiotics ay mabuti para sa maraming mga sakit na may kaugnayan sa kanser o mga bukol. Ngunit ang mga ito ay ganap na walang magawa sa mga impeksyon sa viral tulad ng trangkaso, hepatitis, atbp.
Mayroong dalawang grupo ng mga antibiotics na naiiba sa likas na katangian ng pagkilos sa isang nakakapinsalang mikroorganismo:
- Bactericidal. Ang bawal na gamot ay pumapatay sa bacterium, at pagkatapos ay ang katawan ay mapupuksa ito.
- Bacteriostatic. Ang mapanganib na mikroorganismo ay nananatiling buhay, ngunit hindi posible na magpatuloy sa pagpaparami.
Gayundin, ang antibiotics ay nahahati sa istraktura ng kemikal. Sa kabuuan mayroong mga sampung tulad ng mga species na malawakang ginagamit sa medisina.
Mga epekto mula sa pagkuha ng antibiotics
Sakit ng ulo pagkatapos kumukuha ng antibiotics - hindi ito ang buong listahan ng mga hindi komportable na sensasyon. "Ang isang nakapagpapagaling, at ang iba pang mga lumpo" - ay ang pinakaangkop sa ganitong uri ng gamot, at kung hindi ka sumunod sa mga mahigpit na tuntunin ng aplikasyon, maaari mong saktan ang iyong sarili ng maraming. Ang pinaka-karaniwang "epekto", bilang karagdagan sa mga sakit ng ulo, isama ang mga sumusunod na karamdaman:

Bakit nagaganap ang mga reaksyon sa panig?
Ang paglitaw ng mga epekto mula sa pagkuha ng antibiotics ay depende sa maraming iba't ibang mga kadahilanan. Kabilang dito ang mga sumusunod na dahilan:

Upang mabawasan ang panganib ng mga salungat na reaksyon kapag ang pagkuha ng antibiotics ay dapat makipag-ugnayan sa iyong doktor upang linawin ang anyo ng gamot, dosis at uri nito.
Pangkalahatang mga panuntunan para sa pagkuha ng antibiotics
- Magdala lamang ng mga gamot kapag talagang kinakailangan, kapag kinakailangan ng dumadating na manggagamot.
- Huwag mag-alaga sa sarili.
- Tanggalin ang alak mula sa diyeta. Ang pagtanggap ng alak at antibiotics sa parehong oras ay nagbabanta sa malubhang problema. Mayroon ding panganib ng kamatayan.
- Kumuha ng mga probiotics sa parallel.
Upang huwag magsagawa ng mga gamot gaya ng mga antibiotics, dapat kang humantong sa isang malusog na pamumuhay, sundin ang isang diyeta, gumastos ng mas maraming oras sa labas at magkaroon ng buong pahinga. Alagaan mo ang iyong sarili!

Magtanong ng isang espesyalista
Walang gamot na nagliligtas ng maraming buhay bilang antibiotics.
Samakatuwid, may karapatan kaming tawagan ang paglikha ng antibiotics ang pinakadakilang kaganapan, at ang kanilang mga tagalikha - ang mga dakila. Hindi sinasadyang natuklasan ni Alexander Fleming noong 1928 ang penicillin. Ang malawak na produksiyon ng penisilin ay binuksan lamang noong 1943.
Ano ang isang antibyotiko?
Ang mga antibiyotiko ay mga sangkap ng alinman sa biological o semi-sintetikong pinagmulan na maaaring magkaroon ng negatibong epekto (pagbawalan ang mahalagang aktibidad o maging sanhi ng kumpletong kamatayan) ng iba't ibang mga pathogens (karaniwang bakterya, mas madalas protozoa, atbp.).
Ang mga pangunahing likas na producer ng mga antibiotics ay fungi ng amag - penicilium, cephalosporium at iba pa (penicillin, cephalosporin); actinomycetes (tetratsitslin, streptomycin), ilang bakterya (gramicidin), mas mataas na mga halaman (phytoncides).
Mayroong dalawang pangunahing mekanismo ng pagkilos ng antibiotics:
1) Bactericidal na mekanismo - kumpletong supresyon ng paglago ng bakterya sa pamamagitan ng pagkilos sa mahahalagang istruktura ng mga mikroorganismo, samakatuwid, na nagiging sanhi ng kanilang hindi mababagong kamatayan. Ang mga ito ay tinatawag na bactericidal, sinisira nila ang mga mikrobyo. Kaya, halimbawa, ang penicillin, cefalexin, gentamicin ay maaaring kumilos. Ang epekto ng isang bactericidal na gamot ay mas mabilis.
2) Bacteriostatic mechanism - isang balakid sa paglaganap ng mga bakterya, ang paglago ng mga microbial colonies ay inhibited, at ang organismo mismo, o sa halip ang mga selula ng immune system - leukocytes, ay nagpapakita ng mapangwasak na epekto sa kanila. Kaya erythromycin, tetracycline, levomycetin acts. Kung ang buong kurso ng paggamot ay hindi napapanatiling at maaga upang itigil ang pagkuha ng bacteriostatic antibyotiko, ang mga sintomas ng sakit ay babalik.
Ano ang antibiotics?
I. Ayon sa mekanismo ng pagkilos:
- Mga bakterya na antibiotics (penicillin group, streptomycin, cephalosporins, aminoglycosides, polymyxin, gramicidin, rifampicin, ristomycin)
- Bacteriostatic antibiotics (macrolides, tetracycline group, chloramphenicol, lincomycin)
Ii. Ayon sa spectrum ng pagkilos:
- Malawak na spectrum (ang mga ito ay inireseta sa isang hindi kilalang pathogen, magkaroon ng isang malawak na hanay ng pagkilos antibacterial sa maraming mga pathogens, gayunpaman mayroong isang maliit na posibilidad ng pagkamatay ng mga kinatawan ng normal na microflora ng iba't ibang mga sistema ng katawan). Mga halimbawa: ampicillin, cephalosporins, aminoglycosides, tetracycline, chloramphenicol, macrolides, carbapenems.
- Makitid na spectrum:
1) Na may nakapangingibabaw na epekto sa gr + bakterya at cocci - staphylococci, streptococci (penicillins, cephalosporins I-II na henerasyon, lincomycin, fuzidin, vancomycin);
2) Sa isang nakapangingibabaw na epekto sa g-bacteria, halimbawa, E. coli at iba pa (third generation cephalosporins, aminoglycosides, aztreonam, polymyxins).
* - Gram + o Gram - naiiba sa bawat isa sa kulay ayon sa Gram at mikroskopya (gramo + ay marumi na kulay-ube at gramo ay mapula-pula).
- Iba pang mga makitid na spectrum antibiotics:
1) Tuberculosis (streptomycin, rifampicin, florimitsin)
2) Antifungal (nystatin, levorin, amforteritsin B, batrafen)
3) Laban sa pinakasimpleng (monomitsin)
4) Antitumor (actinomycin)
Iii. Sa pamamagitan ng mga henerasyon:May mga antibiotics 1, 2, 3, 4 na henerasyon.
Halimbawa, ang cephalosporins, na nahahati sa 1, 2, 3, 4 na henerasyong gamot:
- Unang henerasyon: cephalexin, ceporin, cephalothin;
- 2nd generation: cefamezin, cefazolin (kefzol), cefamandol (mandala);
- 3rd generation: cefotaxime (claforan), cefuroxime (ketocef), ceftriaxone (longacef), cefuroxime axetil (zinnat), ceftazidime (fortum);
- 4th generation: cefepime, cefpyr (cephrome, keyten) at iba pa.
Ang isang mas bagong henerasyon ng mga antibiotiko ay naiiba sa nakaraang isang malawak na hanay ng pagkilos sa mga mikroorganismo, mas higit na kaligtasan para sa katawan ng tao (ibig sabihin, isang mas mababang dalas ng masamang reaksiyon), mas madaling paraan (kung ang unang henerasyon na gamot ay kailangang maibigay 4 beses sa isang araw, pagkatapos ay 3 at 4 na henerasyon - 1-2 beses sa isang araw), ay itinuturing na mas "mapagkakatiwalaan" (mas mataas na kahusayan sa folic bacterial, at, nang naaayon, isang maagang pagsisimula ng therapeutic effect). Gayundin ang mga modernong gamot ng mga pinakabagong henerasyon ay may mga oral form (tablet, syrups) na may isang solong dosis sa araw, na maginhawa para sa karamihan ng mga tao.
Paano maaaring ibibigay ang mga antibiotiko sa katawan?
1) Sa bibig o sa bibig (mga tablet, capsule, patak, syrups). Dapat itong isipin na ang isang bilang ng mga gamot sa tiyan ay hindi gaanong hinihigop o nawasak (penisilin, aminoglycosides, carbapinems).
2) Sa panloob na kapaligiran ng katawan o parenteral (intramuscularly, intravenously, sa spinal canal)
3) Direkta sa rectum o rectally (sa enemas)
Ang simula ng epekto kapag ang pagkuha ng antibiotics sa pamamagitan ng bibig (sa bibig) ay inaasahan na mas mahaba kaysa sa pangangasiwa ng parenteral. Dahil dito, sa kaso ng malubhang sakit, ang pangangasiwa ng parenteral ay binibigyan ng ganap na kagustuhan.
Pagkatapos makuha ang antibyotiko ay nasa dugo, at pagkatapos ay sa isang partikular na organ. Mayroong paboritong lokalisasyon ng ilang mga gamot sa ilang mga organo at mga sistema. Alinsunod dito, ang mga gamot ay inireseta para sa isang partikular na sakit, isinasaalang-alang ang ari-arian na ito ng antibyotiko. Halimbawa, sa patolohiya, ang lincomycin ay inireseta sa tisyu ng buto, ang mga semisynthetic penicillin at iba pang organo ng tainga ay natukoy. Ang Azithromycin ay may natatanging kakayahan na ipamahagi: sa pneumonia, nakukuha ito sa tissue ng baga, at sa pyelonephritis sa mga bato.
Ang mga antibiotics ay excreted mula sa katawan sa maraming paraan: sa ihi ay hindi nagbabago - lahat ng mga antibiotic na nalulusaw sa tubig ay excreted (halimbawa: penicillins, cephalosporins); may ihi sa isang binagong form (halimbawa, tetracyclines, aminoglycosides); may ihi at apdo (halimbawa: tetracycline, rifampicin, levomycetin, erythromycin).
 Memo para sa pasyente bago kumukuha ng antibiotics
Memo para sa pasyente bago kumukuha ng antibiotics
Bago kayo ay inireseta ng isang antibyotiko, sabihin sa iyong doktor:
- Tungkol sa presensya sa iyong mga nakaraang epekto ng mga droga.
- Sa pagpapaunlad ng mga nakaraang reaksiyong alerhiya sa mga droga.
- Sa pagpasok sa sandali ng ibang paggamot at pagiging tugma ng mga iniresetang gamot na may mga kinakailangang gamot ngayon.
- Sa pagkakaroon ng pagbubuntis o ang pangangailangan para sa pagpapasuso.
Kailangan mong malaman (tanungin ang iyong doktor o hanapin ang mga tagubilin para sa gamot):
- Ano ang dosis ng gamot at ang dalas ng paggamit sa araw?
- Ay isang espesyal na pagkain na kinakailangan sa panahon ng paggamot?
- Ang kurso ng paggamot (kung gaano katagal na kumuha ng antibyotiko)?
- Posibleng mga side effect ng gamot.
- Para sa oral forms, ang pagsasamahan ng paggamit ng droga sa paggamit ng pagkain.
- Kailangan bang maiwasan ang mga side effect (halimbawa, dysbacteriosis ng bituka, para sa pag-iwas sa kung aling probiotics ang inireseta).
Kapag kailangan mong kumunsulta sa iyong doktor kapag gumamot sa mga antibiotics:
- Kung lumitaw ang mga palatandaan ng isang reaksiyong alerdyi (balat ng pantal, pangangati, kaunting paghinga, lalamunan pamamaga, atbp.).
- Kung sa loob ng 3 araw ng pagpasok ay walang pagpapabuti, ngunit sa kabaligtaran, sumali ang mga bagong sintomas.
Mga tampok ng antibiotics:
Kapag kinuha ang pasalita, ang oras ng pagkuha ng gamot ay mahalaga (ang mga antibiotics ay maaaring magbigkis sa mga sangkap ng pagkain sa digestive tract at ang kasunod na pagbuo ng hindi matutunaw at mahihirap na natutunaw na mga compound na hindi gaanong hinihigop sa pangkalahatang daloy ng dugo, ayon sa pagkakabanggit, ang epekto ng gamot ay masama).
Ang isang mahalagang kondisyon ay upang lumikha ng isang average therapeutic concentration ng antibyotiko sa dugo, iyon ay, sapat na konsentrasyon upang makamit ang ninanais na resulta. Iyon ang dahilan kung bakit mahalaga na sumunod sa lahat ng dosis at dalas ng pangangasiwa sa araw, na inireseta ng isang doktor.
Sa kasalukuyan, mayroong isang matinding problema ng antibyotiko na paglaban ng mga mikroorganismo (paglaban ng mga mikroorganismo sa pagkilos ng mga antibacterial na gamot). Ang mga dahilan para sa antibyotiko paglaban ay maaaring maging self-medication nang walang pagsali ng isang doktor; pagkaantala ng kurso ng paggamot (ito ay tiyak na nakakaapekto sa kawalan ng isang buong epekto at "tren" ang microbe); Ang reseta ng antibiotiko para sa mga impeksyon sa viral (ang grupong ito ng mga gamot ay hindi nakakaapekto sa intracellular microorganisms, na mga virus, kaya hindi tamang antibyotiko na paggamot ng mga sakit sa viral na nagiging sanhi lamang ng mas malinaw na immunodeficiency).
Ang isa pang mahalagang problema ay ang pag-unlad ng masamang reaksyon sa panahon ng antibyotiko therapy (hindi pagkatunaw ng pagkain, dysbacteriosis, indibidwal na hindi pagpaparaan, at iba pa).
Ang solusyon sa mga problemang ito ay posible sa pamamagitan ng pagsasagawa ng rational antibyotiko therapy (tamang pangangasiwa ng gamot para sa isang partikular na sakit, isinasaalang-alang ang paboritong konsentrasyon nito sa isang partikular na organ at system, pati na rin ang propesyonal na reseta ng therapeutic dosis at sapat na kurso ng paggamot). Nilikha din ang mga bagong antibacterial na gamot.
Pangkalahatang tuntunin para sa pagkuha ng antibiotics:
1) Anumang antibiotiko ay dapat na inireseta lamang ng isang doktor!
2) Ang self-medication na may mga antibiotics para sa mga impeksiyon sa viral ay hindi wastong inirerekomenda (karaniwang binabanggit ito bilang pag-iwas sa mga komplikasyon). Maaari mong palalain ang kurso ng isang impeksyon sa viral. Kailangan mong mag-isip tungkol sa pagpasok lamang kung ang lagnat ay nagpatuloy ng higit sa 3 araw o ang paglala ng isang talamak na pokus sa bakterya. Malinaw na mga indikasyon ay tinutukoy lamang ng isang doktor!
3) Maingat na sundin ang iniresetang kurso ng paggamot sa isang antibyotiko na inireseta ng iyong doktor. Sa anumang kaso ay hindi ka huminto sa pagkuha ng mas mahusay na pakiramdam mo. Ang sakit ay tiyak na babalik.
4) Huwag ayusin ang dosis ng gamot sa panahon ng paggamot. Sa mga maliliit na dosis, ang mga antibiotics ay mapanganib at nakakaapekto sa pagbuo ng bacterial resistance. Halimbawa, kung tila sa iyo, pagkatapos ng 2 tablet 4 na beses sa isang araw - sa paanuman ng masyadong maraming, ito ay mas mahusay na 1 tablet nang 3 beses sa isang araw, malamang na sa lalong madaling panahon kakailanganin mo ng 1 iniksyon 4 na beses sa isang araw, dahil ang mga tablet ay titigil sa pagtatrabaho.
5) Kumuha ng antibiotics ay dapat na hugasan down na may 0.5-1 baso ng tubig. Huwag subukang mag-eksperimento at uminom ng kanilang tsaa, juice, at mas maraming gatas. Ikaw ay uminom ng mga ito para sa wala. Ang mga produkto ng gatas at pagawaan ng gatas ay dapat na hindi kukulangin sa 4 na oras pagkatapos makuha ang antibyotiko o ganap na abandunahin ang mga ito sa panahon ng kurso ng therapy.
6) Obserbahan ang isang dalas at pagkakasunud-sunod ng pagkuha ng gamot at pagkain (iba't ibang mga gamot ay kinuha nang iba: bago, habang, pagkatapos kumain).
7) Mahigpit na sumunod sa tiyak na oras ng pagkuha ng antibyotiko. Kung minsan sa isang araw, pagkatapos ay sa parehong oras, kung 2 beses sa isang araw, pagkatapos ay mahigpit pagkatapos ng 12 oras, kung 3 beses - pagkatapos ng 8 oras, kung 4 na beses - pagkatapos ng 6 na oras, at iba pa. Mahalaga na lumikha ng isang tiyak na konsentrasyon ng gamot sa katawan. Kung bigla mong napalampas ang pagtanggap, pagkatapos ay kunin ang gamot sa lalong madaling panahon.
8) Ang pagkuha ng mga antibiotics ay nangangailangan ng isang makabuluhang pagbawas sa pisikal na pagsusumikap at isang kumpletong pagtanggi ng sports.
9) Mayroong ilang mga pakikipag-ugnayan ng ilang mga gamot sa bawat isa. Halimbawa, ang epekto ng mga kontraseptibo ng hormonal ay nabawasan kapag kumukuha ng antibiotics. Ang pagtanggap ng mga antacids (Maalox, Rennie, Almagel, at iba pa), pati na rin ang mga enterosorbent (activate carbon, white coal, enterosgel, polyphepam, atbp.) Ay maaaring makaapekto sa absorbability ng antibyotiko, kaya hindi inirerekomenda ang sabay na pangangasiwa ng mga gamot na ito.
10) Huwag uminom ng alak (alkohol) sa panahon ng kurso ng antibiotic treatment.
Ang posibilidad ng paggamit ng antibiotics sa buntis at lactating
Ligtas para sa mga indikasyon (ibig sabihin, ang pagkakaroon ng mga halagang makabuluhang may kaunting pinsala): penicillins, cephalosporins sa buong panahon ng pagbubuntis at paggagatas (ngunit maaaring bumuo ng bata ang bituka na dysbiosis). Pagkatapos ng ika-12 linggo ng pagbubuntis, posible na magreseta ng mga gamot mula sa grupo ng mga macrolide. Aminoglycosides, tetracyclines, levomycetin, rifampicin, fluoroquinolones ay kontraindikado sa pagbubuntis.
Ang pangangailangan para sa paggamot sa antibyotiko sa mga bata
 Ayon sa mga istatistika, ang mga antibiotics sa Russia ay tumatanggap ng hanggang sa 70-85% ng mga bata na may mga purong viral impeksyon, samakatuwid, ang mga antibiotiko ay hindi naipakita sa mga bata. Sa parehong oras, ito ay kilala na ito ay antibacterial na gamot na pukawin ang pagbuo ng hika sa mga bata! Sa katunayan, ang mga antibiotics ay dapat na inireseta lamang ng 5-10% ng mga bata na may SARS, at lamang kapag ang isang komplikasyon sa anyo ng isang pagtuon ng bakterya ay nangyayari. Ayon sa mga istatistika, sa 2.5% lamang ng mga bata na hindi ginagamot sa mga antibiotics, natuklasan ang mga komplikasyon, at sa mga itinuturing na walang dahilan, ang mga komplikasyon ay naitala ng dalawang beses nang madalas.
Ayon sa mga istatistika, ang mga antibiotics sa Russia ay tumatanggap ng hanggang sa 70-85% ng mga bata na may mga purong viral impeksyon, samakatuwid, ang mga antibiotiko ay hindi naipakita sa mga bata. Sa parehong oras, ito ay kilala na ito ay antibacterial na gamot na pukawin ang pagbuo ng hika sa mga bata! Sa katunayan, ang mga antibiotics ay dapat na inireseta lamang ng 5-10% ng mga bata na may SARS, at lamang kapag ang isang komplikasyon sa anyo ng isang pagtuon ng bakterya ay nangyayari. Ayon sa mga istatistika, sa 2.5% lamang ng mga bata na hindi ginagamot sa mga antibiotics, natuklasan ang mga komplikasyon, at sa mga itinuturing na walang dahilan, ang mga komplikasyon ay naitala ng dalawang beses nang madalas.
Nakikita ng isang doktor at tanging isang doktor ang mga indikasyon ng isang may sakit na bata para sa pagreseta ng mga antibiotics: maaari silang lumala sa pamamagitan ng talamak na brongkitis, malalang otitis, sinusitis at sinusitis, pagbubuo ng pneumonia, at iba pa. Hindi mo rin maaaring mag-alinlangan sa appointment ng mga antibiotics para sa mycobacterial infection (tuberculosis), kung saan ang mga partikular na antibacterial na gamot ay susi sa paggamot sa paggamot.
Side effect ng antibiotics:
1. Allergic reactions (anaphylactic shock, allergic dermatosis, angioedema, asthmatic bronchitis)
2. Ang nakakalason na epekto sa atay (tetracyclines, rifampicin, erythromycin, sulfonamides)
3. Ang nakakalason na epekto sa hematopoietic system (chloramphenicol, rifampicin, streptomycin)
4. Nakakalason epekto sa sistema ng pagtunaw (tetracycline, erythromycin)
5. Complex toxic - neuritis ng pandinig na nerve, pinsala sa optic nerve, vestibular disorders, posibleng pag-unlad ng polyneuritis, nakakalason na pinsala ng bato (aminoglycosides)
6. Ang reaksyon ng Yarish-Geizheimer (endotoxin shock) - ay nangyayari kapag ang isang bactericidal antibiotic ay inireseta, na humahantong sa isang "endotoxin shock" bilang resulta ng napakalaking pagkawasak ng bakterya. Madalas itong bubuo sa mga sumusunod na impeksyon (meningococcemia, typhoid fever, leptospirosis, atbp.).
7. Intestinal dysbiosis - isang kawalan ng timbang ng normal na bituka na flora.
Bilang karagdagan sa mga pathogenic microbes, ang mga antibiotics ay pumatay sa parehong mga kinatawan ng normal na microflora at kondisyon na mga pathogenic microorganisms na kung saan ang iyong immune system ay "pamilyar" at pinipigilan ang kanilang paglago. Pagkatapos ng paggamot sa mga antibiotics, ang organismo ay aktibong colonized ng mga bagong microorganisms, na nangangailangan ng oras upang makilala ng immune system, bukod dito, ang mga microbes ay isinaaktibo na kung saan ang antibiotic na ginamit ay hindi kumilos. Kaya ang mga sintomas ng pinababang kaligtasan sa sakit sa antibyotiko therapy.
Mga rekomendasyon sa mga pasyente pagkatapos ng isang kurso ng antibyotiko therapy:
Pagkatapos ng anumang kurso ng paggamot sa mga antibiotics, kailangan ang pagbawi. Ito ay dahil sa mga hindi maiiwasang epekto ng mga gamot ng anumang kalubhaan.
1. Obserbahan ang isang matipid na pagkain sa pag-iwas sa maanghang, pritong, over-salted at madalas (5 beses sa isang araw) na paggamit sa mga maliliit na bahagi sa loob ng 14 na araw.
2. Upang itama ang mga sakit sa pagtunaw, inirerekomenda ang paghahanda ng enzyme (Creon, Micrazim, Hermital, Pancytrate, 10,000 IU bawat isa o 1 kapsula. 3 beses sa isang araw para sa 10-14 na araw).
3. Upang iwasto ang bituka dysbiosis (disturbances sa ratio ng mga kinatawan ng normal flora), ang mga probiotics ay inirerekomenda.
- Baktisubtil 1 kapsula 3 p / araw para sa 7-10 araw,
- Bifiform 1 tab 2 p / araw 10 araw,
- Linnex1 caps 2-3 p / araw 7-10 araw,
- Bifidumbakterin forte 5-10 doses 2 p / araw 10 araw,
- Atsipol 1 caps 3-4 r / araw 10-14 araw.
4. Pagkatapos ng pagkuha ng hepatotoxic drugs (halimbawa, tetracycline, erythromycin, sulfonamides, rifampicin), inirerekomenda na kumuha ng hepatoprotectors na nakabatay sa halaman: hepatrine, oatsol (1 caps o table 2-3 beses sa isang araw), Kars (2 tab 3 beses sa isang araw) sa loob ng 14-21 araw.
5. Pagkatapos ng isang kurso ng mga antibiotics, inirerekomenda na kumuha ng mga immunomodulators ng halaman (mga solusyon sa imunidad, echinacea) at maiwasan ang pagsabog.
Nakakahawang sakit na doktor Bykov N.I.

