Adesea sa utilizat analiza sputei, alocată pacienților cu tuse. În plus, informații valoroase de diagnostic pot fi obținute prin examinarea spălărilor obținute în timpul lavajului bronhoalveolar, precum și a revărsării pleurale (fluid în cavitatea din jurul plămânilor). Despre ceea ce sunt aceste studii, cine are nevoie de ele, modul în care sunt conduse și modul în care sunt interpretate, citiți articolul nostru.
Sputa - evacuarea glandelor localizate în pereții traheei și bronhiilor. În mod normal, nu este prea mult, se excretă cu ajutorul cilia a epiteliului ciliat imperceptibil la oameni și înghițit. În procesele patologice ale sistemului respirator crește cantitatea de spută, modifică proprietățile sale, începe să se separeze atunci când tuse sau expectorare, amestecată cu secreții din nazofaringe și salivă.
O analiză generală a sputei este folosită pentru a investiga acest secret. De asemenea, se efectuează o examinare bacteriologică, inclusiv determinarea sensibilității microorganismelor izolate la antibiotice.
Pentru ce boli se efectuează un test de spută generală:
- procese inflamatorii (bronșită acută);
- procese specifice (tuberculoză, sarcoidoză);
- boli respiratorii cronice (bronhiectasis, boala pulmonară obstructivă cronică);
- cancer de bronhii și plămân;
- silicoză, sindrom Goodpasture, echinococoză, actinomicoză și alte condiții.
Studiul nu este efectuat cu hemoragie pulmonară.
Cum se efectuează un test de spută:
Testul la spută se realizează la trezire.
- sputa este colectată dimineața după ce a ieșit din pat, înainte de asta nu ar trebui să mănânci, să mănânci, să fumezi, să iei medicamente, să-ți speli dinții;
- Înainte de colectarea sputei, pacientul trebuie să clătească bine gura, de preferință cu apă fiartă;
- trebuie să vă străduiți să vă asigurați că mucusul nazal și faringian nu intră în material;
- după câteva respirații adânci consecutive, sputa este expectorată și scuipă într-un borcan steril, care este închis cu un capac din plastic sau cu o hârtie groasă, fixat cu o bandă de cauciuc;
- materialul rezultat este livrat rapid la laborator.
Interpretarea rezultatelor:
- Mucus normal de mucus. Amestecul de puroi are loc cu natura adecvată a procesului inflamator în bronșita cronică, pneumonia severă, bronhiectază, tumori pulmonare. Purpura sputum apare atunci când un abces de plămâni, care a deschis în lumenul bronșului, chistul echinococcus festering, exacerbarea bronșiectaziei.
- Sângele este înregistrat în timpul sângerării cauzate de tuberculoză, o tumoare degradantă, exacerbarea bronhiectazei, infarctul pulmonar. Hemoptizia are loc în leziuni sifilitice, contuzii de organe, pneumonie lobară, silicoză, insuficiență cardiacă și insuficiență ventriculară stângă.
- În mod normal, sputa este incoloră sau are o culoare albicioasă. Nuanța verzuie a sputei indică caracterul purulent al acesteia. În cazul în care sputa are un aspect ruginit, înseamnă că conține globule roșii în sânge, care se eliberează în timpul pneumoniei, tuberculozei, infarctului pulmonar, precum și în cazul insuficienței cardiace severe.
- Mirosul de putregai este semnalat în analiza sputei în absces, bronhiectazis, gangrena, cancerul pulmonar aflat în declin.
- Dacă sputa are un mediu acid (pH mai mic de 7), acest lucru indică un timp prea lung care trece între efectuarea testului și studierea lui atunci când sputa are timp să se descompună. O cantitate mare de proteine este caracteristic procesului tuberculos.
- Examinarea microscopică a celei mai importante valori de diagnostic este detectarea:
- "Celule de defecte cardiace" (macrofage care captează sângerarea sângelui în alveole în timpul infarctului pulmonar și a defectelor cardiace);
- neutrofile (un semn al sputei purulente);
- eozinofile (cu astm bronșic, echinococoză pulmonară, tuberculoză, cancer, infarct pulmonar);
- limfocite (pentru tuse convulsivă și tuberculoză);
- un număr mare de globule roșii - un semn de hemoragie pulmonară.
- În spută, pot fi găsite grupuri de celule atipice - un semn al unei tumori maligne a bronhiilor sau a țesutului pulmonar.
- Cu distrugerea țesutului pulmonar din spută sunt fibrele elastice (tuberculoză, abces, cancer pulmonar). Pentru detectarea caracteristică a spiralelor Kurshman (aruncări ale bronhiilor mici) și a cristalelor Charcot-Leiden (clustere de eozinofile).
Examinarea bacteriologică a sputei se efectuează de asemenea: metode rapide de detectare a microorganismelor, bacterioscopie (examinarea frotiurilor colorate sub microscop), detectarea tuberculozei cu Mycobacterium și cultura pe un mediu nutritiv pentru a determina sensibilitatea agenților patogeni la antibiotice. Aceste teste sunt efectuate în boli pulmonare infecțioase: pneumonie, bronșită, bronhiectază, abces și gangrena pulmonară.

Bacterii din spută
Cele mai frecvente bacterii patogene găsite în spută sunt stafilococi, pneumococi, Klebsiella, hemophilus bacilli. De asemenea, pot fi detectați așa-numiții agenți patogeni la nivel mediu - moraxella, enterobacterii, fungi din genul Candida. Acestea sunt mai susceptibile de a fi floră patogenă condiționată și de a provoca pneumonie sau alte afecțiuni inflamatorii ale tractului respirator la persoanele imunocompromise. Mai puțin frecvente sunt micoplasma, bastoane piocanice, chlamydia și legionella. Unele dintre ele provoacă așa-numita pneumonie atipică.
Numărul de bacterii din 1 ml de spută are o semnificație clinică. Se consideră că acesta este egal cu 10 6 - 10 7 CFU / ml. CFU este o unitate care formează colonii, adică un microorganism capabil de reproducere.
Dacă sputa este aplicată pe un mediu nutritiv folosind o tehnologie specială, atunci după un timp, se formează pe ea colonii de microorganisme prezente în mucus. Ele sunt expuse la diferite substanțe antibacteriene și se determină sub influența căreia antibioticele specifice patogeni izolați mor. Aceasta determină sensibilitatea la antibiotice. Este clar că o astfel de analiză nu poate fi efectuată rapid. Un test de sensibilitate la spută se efectuează pe parcursul mai multor zile. Fără a aștepta rezultatul, medicii încep tratamentul cu antibiotice cu spectru larg, după ce au primit analiza, este posibilă ajustarea terapiei.
Pentru a determina miocobacteria tuberculoza, sputa trec de obicei trei zile la rând. Determinarea acestor agenți patogeni se efectuează fie prin microscopia unui frotiu colorat, fie prin însămânțarea pe medii nutritive. Rezultatul în acest caz poate fi obținut abia după 14 - 90 de zile, dar va fi foarte informativ. Va fi posibilă nu numai confirmarea excreției bacteriene, ci și obținerea datelor privind sensibilitatea agenților patogeni la agenții antibacterieni.
O modalitate suplimentară de a diagnostica tuberculoza este infecția animalelor de laborator derivate din spută.
Detectarea tuberculozei mycobacterium în spută indică formele sale "deschise", în care pacientul este infecțios pentru oamenii din jurul lui.
Analiza fluidului bronhoalveolar
Lavajul bronhial și bronhoalveolar sunt în curs de investigare. Pentru a le obține, este necesar un fibrobronchoscop - un dispozitiv endoscopic cu un tub subțire inserat într-un copac bronșic. Un cateter chiar mai subțire este trecut prin canalul de bronhoscop. Prin aceasta se injectează apoi soluție salină sterilă și se aspiră complet înapoi, obținându-se astfel spalări de pe suprafața peretelui bronhiilor segmentale sau a bronhiilor și alveolelor mai mici. Depinde de adâncimea inserției bronhoscopului.
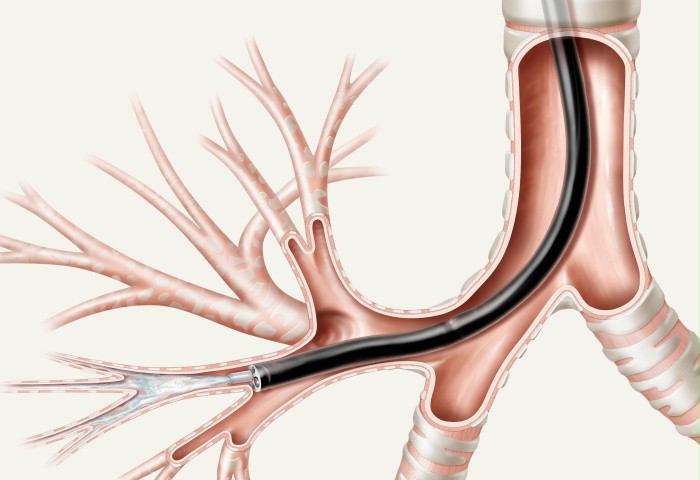
Lichidul rezultat este analizat sub microscop. Numără numărul de celule epiteliale, macrofage, neutrofile, limfocite, eozinofile și altele.
Conținutul normal de celule în analiza fluidului bronhoalveolar:
- macrofage - 87%;
- limfocite - 12%;
- neutrofile - 0,5%;
- eozinofile - 0,5% (L. Chernichev, 1996).
Studiul se desfășoară numai în centre specializate ca supliment la alte metode de recunoaștere a bolilor pulmonare nespecifice. Ajută la diagnosticarea diferențiată a următoarelor boli:
- astm bronșic (creștere a conținutului de eozinofil la 9%);
- eozinofilă (creștere a conținutului de eozinofile la 23%);
- sarcoidoză (creștere a conținutului limfocitelor până la 40%);
- (creșterea conținutului de neutrofile la 7%);
- bronșită cronică (conținut crescut de neutrofile până la 69%).
În analiza tampoanelor bronhoalveolare, precum și în spută, se determină prezența microorganismelor și sensibilitatea lor la antibiotice. Numărul semnificativ mic de pacienți din punct de vedere clinic este de cel puțin 10-4 - 105 CFU / ml. Dacă se găsește un număr mai mic de microorganisme, considerați că acestea nu sunt "implicate" în apariția bolii la pacientul examinat.
Analiza efuziunii pleurale
- lichid în cavitatea pleurală, care se acumulează într-o cantitate patologică. Cavitatea pleurală este alcătuită din două frunze ale pleurei, interiorul cărora este adiacent plămânilor, iar peretele exterior - pe piept. Între ele, în mod normal, există până la 20 ml de lichid, care permite pleurei să alunece unul împotriva celuilalt și mișcarea liberă a plămânilor în timpul respirației. În diferite condiții patologice, cantitatea de fluid pleural crește și apoi se numește efuziune pleurală.
Revărsatul pleural poate fi transudat și exudat. Transudatul apare cu o presiune ridicată în vene sau un conținut scăzut de proteine din sânge, în timp ce plămânii nu sunt afectați, nu există inflamație.
Când se face cercetarea
Cauzele transudatului:
- insuficiență cardiacă cronică III - IV, cu o reducere semnificativă a contractilității inimii;
- o scădere semnificativă a cantității de proteine din sânge, în special prin încălcarea sintezei (ciroză hepatică) sau în caz de excreție crescută în urină (sindromul nefrotic la bolile renale);
- ascite concomitente (acumularea de lichid în cavitatea abdominală) în sindromul Meig, hipotiroidism.
Exudatul apare atunci când permeabilitatea capilarelor pleurale crește și indică deteriorarea plămânilor și / sau a pleurei:
- metastaze în pleura unei tumori a plămânului, a sânului sau a altor organe, limfogranulomatoza, o tumoare a pleurei însuși (mezoteliom), limfom non-Hodgkin;
- pneumonie și tuberculoză;
- infarctul pulmonar;
- boli de țesut conjunctiv difuze;
- leziuni pulmonare, hemotorax;
- sindromul Dressler, care se dezvoltă în prima lună după infarctul miocardic;
- alte state.
Pentru a efectua un diagnostic diferențial între aceste boli, efectuați puncția pleurală și obțineți lichid pleural pentru analiză. Cu un volum mare de efuziune, în același timp, evacuarea fluidului se realizează utilizând un sistem special constând dintr-o seringă cu o supapă de închidere și o pungă de fluid impermeabilă.
Cum este puncția pleurală
Pregătirea specială pentru studiu nu este de obicei necesară. Se recomandă golirea vezicii urinare înainte de puncție, mai ales dacă se intenționează evacuarea lichidului (durează în medie 30 de minute).

Plecăria pleurală
Pacientul sta pe un scaun îndreptat spre spate, își înclină capul în față, își pune mâinile pe spatele scaunului. Locul punerii presupuse este tratat cu alcool, face o injecție de novocaină. Apoi, în regiunea de 6-7 spații intercostale, se introduce un ac pentru o puncție pleurală de-a lungul liniei axilare medii sau posterioare și se obține fluid pentru analiză, dacă este necesar, se elimină treptat efuziunea.
După îndepărtarea acului, locul puncției este tratat cu alcool, tinctură de iod, acoperită cu un șervețel steril și sigilată cu bandă adezivă. În unele cazuri, în plus, efectuați bandajarea strânsă a pieptului. Pacientul trebuie să respecte odihna de pat în timpul zilei.
Interpretarea rezultatelor
Fluidul pleural rezultat este evaluat conform mai multor criterii:
- conținutul de proteine: atunci când nivelul său este mai mare de 3 g% sau un raport cu o proteină serică de peste 0,5, se vorbește despre exudat;
- conținutul de leucocite este mai mic de 1 x 109 / l - un semn de transudat, mai mult de 1 x 109 / l - exudat, dacă predomină limfocitele, puteți suspecta un proces tuberculos sau neoplastic; când numărul de leucocite este mai mare de 100 * 10 9 / l, ei vorbesc despre empiemul pleural;
- eozinofilele sunt adesea observate în tuberculoză, pleurezie medicamentoasă, sindromul Dressler;
- numărul de celule roșii este mai mare de 100 * 10 9 / l - un semn de penetrare a sângelui în cavitatea pleurală în cazul unei tumori, leziuni sau un atac de cord al plămânului;
- cantitatea de glucoză mai mică de 3,3 mmol / l este observată în cazul empiemului pleural și al pleureziei care însoțește artrita reumatoidă;
- pH mai mic de 7,2 (reacție acidă) este înregistrat în timpul empiemului;
- o creștere a cantității de amilază mai mare de 500 U / ml se întâmplă în caz de pancreatită acută sau perforație esofagiană;
- conținutul de grăsime mai mare de 5 g / l vorbește despre chilotorax.
De asemenea, în fluidul pleural, celulele atipice sunt determinate - un semn al unei tumori a pleurei sau a metastazelor din ea. În plus, bacterioscopia și cercetarea bacteriologică sunt efectuate pentru a identifica microorganismele care au cauzat boala, inclusiv Mycobacterium tuberculosis. Acestea din urmă, chiar și cu natura bine cunoscută a tuberculilor, nu găsesc întotdeauna efuziune.
Videoclipul spune despre diagnosticul de laborator al tuberculozei:
Examinarea clinică a sputei include studiul proprietăților fizice (macroscopice), chimice, precum și studiile microscopice, bacterioscopice și bacteriologice.
Când efectuați o analiză clinică generală a sputei, rețineți regulile de colectare a materialului. După o clătire profundă a gurii și a gâtului, este necesar să se colecteze sputa într-un vas Petri curat și uscat, dimineața pe stomacul gol.
Când studiul macroscopic al sputei acordă atenție numărului, culorii, mirosului, texturii, stratificării, naturii sale, prezența diferitelor incluziuni.
Cantitatea de spută variază în funcție de natura bolii. Deci, o cantitate slabă de secreție patologică este eliberată în caz de traheită, bronșită acută, astm bronșic și bronhopneumonie. Abundent - cu procese cavitare în plămâni (bronhiectazie, abces, gangrena).
Pat. Sputa biliară (puroi și plasmă) este caracteristică pentru abcesul pulmonar, cu trei straturi (puroi, plasmă și bucăți de mucus la suprafață) - pentru bronhiectază, tuberculoză pulmonară cavernosă.
Natura sputei este determinată de prezența mucusului (spută mucoasă), a puroiului (purulent), a sângelui (sângeroase). Cel mai adesea, sputa constă dintr-un amestec de mucus și puroi (mucopurulent, mucus purulent), mucus și sânge (muco-sângeros). Serul spastic este o plasmă sanguină care sa transpirat în bronhie și se excretă în principal în edem pulmonar.
Flegmul, care constă în mucus, este eliberat în timpul proceselor inflamatorii (bronșită acută, bronhopneumonie, astm bronșic), spută purulentă - atunci când abcesul pulmonar este deschis în bronhie, bronhiectază. S-au observat sputa sângeroasă cu hemoragie pulmonară (tuberculoză, neoplasme maligne etc.).
Consistența sputei poate fi vâscoasă, groasă sau lichidă. Cu o cantitate mare de mucus în spută, cum ar fi astmul bronșic, sputa este vâscoasă. În prezența unui număr mare de elemente uniforme, sputa celulelor (puroi) este groasă. Cu o cantitate mare de spută și prezența de plasmă în ea, consistența devine lichidă.
Culoarea sputei depinde de consistența și caracterul acesteia. Deci, sputa mucoasă este transparentă. Mucus-purulente - cu o tentă gălbuie, mucoasă purulentă - galben-verde. Spută mucoasă și sângeroasă - cu o umbră ruginită, spută sângeroasă - spută roșie, seroasă - galben transparent, spumant.
Mirosul apare cel mai frecvent cu sputa întârziată în cavitățile bronhiilor și plămânilor. Proaspăt sputa este de obicei inodoră. ascuțit miros neplăcut sputa poate fi cu bronhiectazis, abces pulmonar, fetid - cu gangrena pulmonara.
Examinarea microscopică a sputei se efectuează în preparate colorate native și fixe.
Un medicament autohton este examinat sub microscop, mai întâi sub un mic și apoi sub o mărire mare. Elementele celulare, fibroase și cristaline pot fi detectate în preparatul nativ.
Elemente celulare. Epiteliul scuamos este un epiteliu desquamated al membranei mucoase a cavității bucale, nu are nici o valoare diagnostică, așa cum apare în aproape toți subiecții.
Epiletul cilindric - epiteliul membranei mucoase a bronhiilor și a traheei are loc în cantități mari în timpul unui atac acut de astm bronșic, bronșită acută.
Macrofagele - celulele de origine a măduvei osoase apar în diferite procese inflamatorii în bronhii și țesut pulmonar (pneumonie, bronșită). Detectarea macrofagelor care conțin hemosiderină ("celule de defecte cardiace") este un diagnostic important, are incluziuni galben-auriu în citoplasmă. Aceste celule se găsesc în spută la pacienții cu apariții stagnante în circulația pulmonară, cu infarct pulmonar, hemoragie în țesutul pulmonar.
Celulele albe din sânge - celule rotunde cu granularitate abundentă. Apar în orice proces inflamator în gură, bronhii, plămâni.
Eritrocitele sunt celule ovale dublu-circuit de culoare gălbuie, care nu au granularitate. În cantități mari.
Versiunea integrală a manualului este prezentată în fotografii.
Analiza generală a sputei este o metodă care ajută la clarificarea diagnosticului bolilor sistemului respirator. Flegmul este o descărcare patologică produsă în diferite boli ale sistemului respirator. În același timp, producerea unei cantități semnificative de secreție sugerează bolile destul de grave în acest domeniu.
În același timp, un indicator foarte important este ce fel de impurități patologice există în el. În cazul infecțiilor virale respiratorii obișnuite și al altor boli relativ nepericuloase ale sistemului respirator, o persoană dezvoltă de obicei spută ușoară fără impurități.
Obiectivul principal al sputei este eliminarea treptată din sistemul respirator a microorganismelor care au provocat dezvoltarea bolii, a produselor metabolice, precum și a altor elemente patologice.
Indicații de bază și pregătire
Există un număr destul de mare de afecțiuni patologice, precum și boli în care poate fi prescris examinarea sputei. Principalele aspecte sunt următoarele:

Dacă este necesar, medicului i se poate prescrie un test de spută pentru alte boli. Tabelul condițiilor patologice în care se produce o cantitate excesivă a acestui secret este enorm. În același timp, în majoritatea cazurilor (cu excepția tuberculozei și a altor patologii) această analiză este suplimentară.
Mulți dintre cititorii noștri pentru tratamentul tusei și ameliorarea bronșitei, pneumoniei, astmului bronșic, tuberculozei sunt folosiți în mod activ de colecția mănăstirii părintelui George. Se compune din 16 plante medicinale care sunt extrem de eficiente în tratamentul tusei cronice, bronșitei și tusei provocate de fumat.
Este mai bine dacă gardul său imediat va fi făcut într-o cameră special echipată. În același timp, pentru controlul normal al experților, o astfel de cameră este echipată cu o perete de sticlă, în spatele căruia se află pacientul.
 Medicul urmărește pacientul să tuse cu flegma și să facă recomandări. Dacă pacientul nu poate sau nu dorește să meargă la spital, îl poate scuipa într-un container special chiar acasă. Apoi este livrat la un laborator de cercetare specializat.
Medicul urmărește pacientul să tuse cu flegma și să facă recomandări. Dacă pacientul nu poate sau nu dorește să meargă la spital, îl poate scuipa într-un container special chiar acasă. Apoi este livrat la un laborator de cercetare specializat.
Medicul trebuie să-i spună pacientului cum să adune sputa în mod corespunzător, făcându-i referire la acest studiu. Este foarte important să urmați absolut toate recomandările sale, altfel rezultatul va fi nesigur. În primul rând, pacientul trebuie să se pregătească corespunzător pentru studiul în sine.
Pentru a colecta mai corect sputa pentru o analiză generală, trebuie să urmați regulile:
- Colectați sputa ar trebui să fie dimineața.
- Înainte de aceasta, trebuie să vă spălați bine dinții și să clătiți gura.
- Apoi trebuie să respirați adânc și să expirați de 3 ori.
- Sputa spitale trebuie să se găsească într-un recipient steril special furnizat de un specialist, încercând în același timp să prevină saliva de a ajunge acolo.
 Dacă pacientul nu știe cum să culeagă corect sputa pentru analiză, va exista o cantitate mare de salivă. Un astfel de studiu, în cele din urmă, va fi neinformativ.
Dacă pacientul nu știe cum să culeagă corect sputa pentru analiză, va exista o cantitate mare de salivă. Un astfel de studiu, în cele din urmă, va fi neinformativ.
Pentru a îmbunătăți secreția de spută, puteți bea o ceașcă de apă fierbinte înainte de test sau puteți inhala cu sifon și sare. Urmând aceste reguli simple pentru colectarea sputei, pacientul va crește în mod semnificativ probabilitatea ca acesta să nu mai treacă prin această examinare.
După colectarea sputei pentru analiză, se efectuează un studiu cuprinzător al acesteia. Este necesar pentru a identifica cu precizie boala umană.
 Pașii principali sunt după cum urmează:
Pașii principali sunt după cum urmează:
- Analiza clinică.
- Analiză microscopică.
- Analiza bacteriologică.
Datorită unei abordări integrate a acestui studiu, este posibil să se identifice o gamă destul de largă de patologii foarte diferite.
Un studiu clinic al analizei sputei implică evaluarea următorilor parametri:
- suma totală;
- culoare;
- miros;
- prezența impurităților patologice.
Analiza clinică a sputei permite obținerea anumitor date privind natura bolii în cel mai scurt timp posibil. Specialistul poate determina imediat ce cantitate de material biologic a fost livrată, ce culoare și miros are și dacă există impurități în el.
 Analiza microscopică implică studiul sputei sub o creștere multiplă. Acest lucru vă permite să identificați eozinofilele în spută, leucocite, cristale Charcot și alte elemente. Prezența unor astfel de particule patologice în acest material biologic poate indica dezvoltarea unor boli destul de grave.
Analiza microscopică implică studiul sputei sub o creștere multiplă. Acest lucru vă permite să identificați eozinofilele în spută, leucocite, cristale Charcot și alte elemente. Prezența unor astfel de particule patologice în acest material biologic poate indica dezvoltarea unor boli destul de grave.
În ceea ce privește analizele bacteriologice, este necesară determinarea prezenței diferitelor microorganisme patogene în proba de spută, precum și determinarea varietății specifice. Această metodă de cercetare este utilizată atunci când leucocitele sunt detectate în spută în cantități mari.
Pentru a efectua cercetări în acest stadiu, baccapurile sunt folosite pentru mediul nutritiv. După ceva timp, crește o colonie de microorganisme. În această formă, este mult mai ușor să se stabilească un agent patogen specific.
În plus, sputum bakposev vă permite să specificați care dintre agenții antimicrobieni particulari este unul sau alt agent patogen sensibil la. Aceasta ajută la prescrierea unui curs rațional de tratament. În prezent, cultura de spută este cel mai adesea efectuată cu tuberculoză pulmonară suspectată.
Decriptarea datelor primite
Dacă pacientul a fost corect informat despre modul de efectuare a unei analize de acest tip, specialistul va primi o cantitate suficientă de informații utile.
 Norma absolută a acestui studiu implică definirea următorilor parametri:
Norma absolută a acestui studiu implică definirea următorilor parametri:
- Lipsa de puroi și alte impurități patologice, precum și particule.
- Substanță transparentă, omogenă, care este o mucus.
- Nici un miros fetid.
Dacă examinarea sputei a făcut posibilă determinarea prezenței unui număr suficient de mare de eozinofile, al căror număr depășește 50% din totalul leucocitelor prezente în probă, atunci cele mai multe ori acestea sunt boli cum ar fi:
- astm bronșic;
- infiltrarea alergică;
- vierme de inflamație a plămânilor.
În cazurile în care materialul colectat conține mai mult de 25 de neutrofile, este probabil ca pacientul să se fi dezvoltat boli infecțioase plămânilor sau bronhiilor.
 Destul de des, această imagine este observată atunci când:
Destul de des, această imagine este observată atunci când:
- pneumonie;
- bronșită acută și cronică;
- tuberculoza.
În acest caz, cultura de spută ulterioară este efectuată în mod necesar pentru a determina microflora specifică și sensibilitatea acesteia la anumite medicamente antibacteriene. În același timp, sputa bakposev nu oferă urgent informațiile necesare. Va dura ceva timp pentru a forma colonii de microorganisme patogene.
Dacă în materialul studiat sunt detectate mai mult de 25 de celule din epiteliul scuamos, se poate spune că colectarea sputei a fost efectuată cu încălcări. În plus, într-o astfel de analiză, cel mai probabil, va exista o cantitate suficientă de saliva.
Dacă, atunci când se descifrează analiza sputei, sunt detectate acumulări de fibre elastice, aceasta poate indica începutul procesului de dezintegrare a țesutului pulmonar. Acesta este cazul cu tuberculoza pe scară largă sau pneumonia cu abces.
 Spiralele Kurshman sunt formate în diferite variante ale sindromului bronhospasic. Cel mai adesea, aceste elemente sunt determinate în astmul bronșic. Spiralele din Courshman sunt aruncările celor mai mici bronhii. Astfel de particule sunt determinate mai des într-o spută destul de groasă. Spiralele lui Kurshman sunt unul dintre semnele de diagnostic importante ale pacientului care suferă de astm bronșic.
Spiralele Kurshman sunt formate în diferite variante ale sindromului bronhospasic. Cel mai adesea, aceste elemente sunt determinate în astmul bronșic. Spiralele din Courshman sunt aruncările celor mai mici bronhii. Astfel de particule sunt determinate mai des într-o spută destul de groasă. Spiralele lui Kurshman sunt unul dintre semnele de diagnostic importante ale pacientului care suferă de astm bronșic.
Cristalele Charcot-Leiden sunt, de asemenea, dovada faptului că pacientul are astm bronșic. Aceste particule sunt formațiuni subțiri destul de alungite, asemănătoare cu cristalele. Acestea sunt compuse din enzime secretate de eozinofile.
Cristalele Charcot-Leiden au o suprafață lucioasă, netedă și aproape incoloră. În același timp, chiar dacă analiza nu a reușit să arate prezența unor astfel de particule, atunci acest lucru nu înseamnă absolut că o persoană nu are astm bronșic. Celulele Leiden nu pot fi prezente în spută proaspătă.
Pentru analiză în acest caz, este important să treceți 24-30 ore. După acest timp, aceste particule ar trebui să se formeze deja din eozinofile dezintegrate. În același timp, colectarea sputei este mai bine să se efectueze în perioada interictală.
 Practic, toată lumea poate trece sputa pentru analiză. Mai mult, dacă știți cum să treceți analiza sputei, aceasta va fi cea mai informativă în multe boli. Nu există contraindicații pentru acest studiu.
Practic, toată lumea poate trece sputa pentru analiză. Mai mult, dacă știți cum să treceți analiza sputei, aceasta va fi cea mai informativă în multe boli. Nu există contraindicații pentru acest studiu.
Singura limitare este incapacitatea fizică a persoanei. Vorbim despre copii și pacienți cu slăbiciune pronunțată, care se învecinează cu imobilitatea. În plus, adesea nu este posibil pentru pacienții care au suferit un accident vascular cerebral și au tulburări de înghițire.
Analiza sputumului - studiul semnelor fizice, al compoziției calitative, cantitative, precum și al proprietăților bacteriologice și citologice ale sputei.
La o persoană sănătoasă, se formează o cantitate mică de mucus de protecție zilnic în căile respiratorii. În timpul bolii, cantitatea și compoziția evacuării variază considerabil. În plus față de mucus, se acumulează microbi patogeni, celule roșii (eritrocite, leucocite) și alte componente specifice. Această descărcare se numește spută.
Analiza sputei oferă medicului informații despre stadiul, natura și localizarea procesului în plămâni, permite diagnosticul diferențial între diferite boli respiratorii. În unele cazuri, analiza sputei este atribuită pentru căutarea celulelor canceroase (analiza citologică a sputei) sau a bacteriilor tuberculozei (analiza sputei pentru VK). Folosind examinarea bacteriologică a sputei, este posibil să se detecteze agentul cauzal al bolii și să se selecteze cu precizie un antibiotic, tratamentul căruia va fi cel mai eficient în acest caz.
Când este prescris testul de spută?
- tuse prelungită cu spută;
- diagnosticarea bolilor pulmonare acute (bronșită, pneumonie) și cronice (BPOC, astm bronșic);
- monitorizarea eficacității tratamentului bolilor respiratorii;
- suspectate de tuberculoză pulmonară;
- cancerul pulmonar suspectat;
- suspectată invazia helmintică a plămânilor.
Cum se colectează flegma
Sputa este colectată într-o instituție medicală, sau independent - la domiciliu. După colectare, acesta trebuie transmis la laborator cât mai curând posibil (1-2 ore). Trebuie mai întâi să achiziționați un recipient steril, etanșat.
Înainte de colectarea sputei, trebuie să vă spălați dinții și să vă clătiți bine gura. Tuse și colectați descărcarea în recipient. Este necesar să se minimizeze pătrunderea saliva în material.
Pentru a face flegma să se relaxeze mai ușor:
- în ajunul analizei, este recomandată o mulțime de băuturi calde;
- analiza va fi dimineața;
- trebuie să faceți trei mișcări profunde de respirație și apoi tuse;
- cu încercări nereușite, inhalarea de vapori de apă cu adăugarea de sare de masă și de bicarbonat de sodiu timp de 5-7 minute este eficientă.
Valori normale ale analizei sputei
În mod normal, sputa nu iese deloc.
Interpretarea rezultatelor testelor spute
Proprietățile fizice ale sputei fac posibilă judecarea cauzei și stadiului bolii.
- Sputa mucoasă, vâscoasă și transparentă este mai caracteristică leziunilor virale ale tractului respirator. Se poate observa cu infecții virale respiratorii acute, bronșită acută.
- Sputum murdar, alb, galben-verde conține puroi. Este caracteristică a numeroaselor boli pulmonare inflamatorii (pneumonie, abces pulmonar), exacerbări ale bronșitei obstructive cronice și astmului bronșic. Cu toate acestea, sputa purulentă poate dobândi ca rezultat al bolilor organelor ORL (rinită, sinuzită).
- Flegmul de culoarea chihlimbarului poate indica o caracter alergic al bolii.
- Sputa cu un amestec de sânge este un semn alarmant, poate fi observat în tuberculoză, cancer pulmonar, boli sistemice de țesut conjunctiv etc. Cu toate acestea, dungile de sânge pot apărea în spută atunci când apare tuse severă (traheită, tuse convulsivă), când mișcările cu tuse rănesc mucoasa tractului respirator.
În studiul sputei sub microscop, puteți determina compoziția celulară.
- Detectarea leucocitelor neutrofile în spută - mai mult de 25 de celule din câmpul vizual - indică inflamația infecțioasă. Dacă se detectează un număr mare de eozinofile (mai mult de 50-90%), se sugerează natura alergică a bolii sau invazia helmintic.
- Identificarea cristalelor Charcot-Leiden și a spiralei Kurshman în spută indică deseori dezvoltarea astmului.
- Un semn periculos este prezența în spută a fibrelor elastice, care se întâmplă cu distrugerea țesutului pulmonar (de exemplu, cu pneumonie abcesă, cancer, tuberculoză).
- Detectarea citologică a celulelor atipice este un semn al unui proces probabil malign în plămâni.
Examinarea bacteriologică a sputei este studiată prin compoziția microbiană. În mod normal, flora saprofitată este plantată, ceea ce nu dăunează oamenilor, de exemplu, stafilococul, streptococul și alte bacterii.
Detectarea speciilor patogene în cantități mai mari de 106 pe 1 ml indică rolul posibil al acestui microb în dezvoltarea bolii. În acest caz, agentul patogen este însămânțat pe medii cu diferite antibiotice, iar cel mai eficient dintre ele este determinat.
Flegmul se acumulează în tractul respirator și este o deversare patologică a mucoasei acestor canale. În timpul tusei, afurisitele sunt scoase. Datorită diferitelor boli, sputa poate avea o compoziție microbiologică diferită. Analiza acestei compoziții va face posibilă prezicerea sau dezvăluirea, cu o precizie de până la o sută la sută, a cauzelor anomaliilor patologice din căile respiratorii sau din țesuturile pulmonare. Cum să treci o analiză a sputei - citiți mai departe.
Cine trebuie să efectueze un test de spută
Această analiză poate fi atribuită pacienților care au o perioadă lungă de deversare din tractul respirator. O altă indicație este că dacă există o întunecare a originii necunoscute pe radiografia toracică.
Pregătirea pentru analiză, colectarea sputei
Colectarea sputei se efectuează dimineața, înainte de prima masă. Este necesară pregătirea cu grijă a corpului pentru analiză: clătirea orofaringelului, scuiparea maximă a saliva. Substanțele necesare pentru analiză trebuie să fie clătinate și nu trebuie să existe produse din activitatea glandelor salivare sau din cavitatea nazală din probe.
Pacientul atrage mai mult aer prin gură și începe să tuse pentru o lungă perioadă de timp. Deșeurile de evacuare derivate într-un recipient steril preparat, apoi vasul este sigilat și proba este livrată la laborator.
Dacă, în cazul tusei, cantitatea de spută excretă este scăzută, pot fi utilizate în continuare inhalări iritante (potasiu sau cu iodură de potasiu) pentru a spori producția de spută. Pentru o mai mare eficiență în diagnosticarea și prescrierea tratamentului, o astfel de analiză trebuie efectuată de mai multe ori (pe întreaga durată a bolii).
Examinarea sputei, interpretarea rezultatelor
Pentru o examinare aprofundată a sputei este foarte important să se cunoască cantitatea acesteia, în unele cazuri, dimensiunea substanțelor secretate poate ajunge la mai multe litri pe zi. Acest lucru este observat în abcesele pulmonare, bronhiectazia și prezența unei cavități de tuberculoză.
În funcție de tipul de boală vor fi diferite și compoziția de descărcare de gestiune. Mucoasa spută se excretă în bronșită acută, astm bronșic și se înregistrează deversări mucopurulent sau purulent la bronșită, inflamație și abcese ale plămânilor, bronhiectazis. În formele severe ale bolii, impuritățile sanguine pot fi eliberate împreună cu sputa: de la câteva picături sub formă de vene sanguine la cheaguri sau tuse de bază de sânge cu impurități de mucus și de resturi de țesuturi. Descărcarea sângelui este un semn clar al tuberculozei, al cancerului sau al infarctului pulmonar, al bronhiectazei, al pneumoniei crupiene și al altor boli grave. Când sputa edem pulmonar conține și alte componente lichide (spută seroasă). Dacă țesuturile putrezesc în organele respiratorii, sputa va avea în cele din urmă un miros neplacut și derutat.
Eșantionul rezultat este evaluat suplimentar pentru delaminare. Lichidul este apărat, în urma căruia trei straturi se pot forma în timpul proceselor putrefactive sau în două straturi - cu cele purulente. Apoi, se efectuează un test de reacție chimică și se determină nivelul proteinei.
În unele cazuri, se efectuează în plus teste de spută: se aplică un strat de secreții pe un diapozitiv de sticlă, după care substanța este colorată în conformitate cu metoda de analiză și plasată sub microscop. Este deja posibil să se identifice componente mai mici: bacterii, elemente fibroase și celulare. Cu un astfel de studiu al compoziției sputei, se găsesc celule microscopice ale epiteliului bronșic, macrofage de alveole cu diferite incluziuni, celule roșii din sânge, tipuri de celule albe din sânge, eozinofile, celule canceroase, resturi de fibre și așa mai departe. În diverse boli, compoziția microscopică a sputei variază. În cazuri rare, cristalele Charcot-Leiden, spiralele Kurschman și o serie de alte elemente se găsesc în secreții.
Cultura de sputum este efectuată pentru a prescrie antibiotice la pacient: descărcarea este plasată într-un mediu nutritiv pentru creșterea coloniilor de microorganisme, care apoi sunt testate pentru sensibilitate la medicament.

